
Рак легені
| Рак легені | |
|---|---|
|
Рентгенограма органів грудної порожнини: рак легені - затемнення з нерівним та нечітким контуром (позначено стрілкою).
| |
| Спеціальність | онкологія і пульмонологія |
| Симптоми | біль за грудиною, кашель, кровохаркання, перевтома, схуднення, анорексія, задишка і хрип |
| Причини | куріння, азбестоз, Пасивне куріння, радон, забруднення повітря і паління |
| Метод діагностики | радіографія, КТ, Бронхоскопія і біопсія |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 2C25 |
| МКХ-10 | C33-C34 |
| OMIM | 211980, 608935, 612593, 614210 і 612571 |
| DiseasesDB | 7616 |
| MedlinePlus | 007194 |
| eMedicine |
emerg/335 radio/807 radio/405radio/406 |
| MeSH | D002283 |
| | |
Ра́к леге́ні — це злоякісне новоутворення легені, що посідає чільне місце серед всіх злоякісних пухлин. Рак легені може поширюватися локальними метастазами у прилеглих тканинах або інших органах (віддалені метастази). Якщо первинні вогнища раку є в обох легенях одразу, говорять про рак легень, якщо в одній — рак правої (чи лівої, з уточненням локалізації) легені.
Більшість типів раку легені (так звані первинні ракові захворювання легень) — це карциноми, тобто утворюються з епітеліальних клітин. Основними видами раку є дрібноклітинний рак легені (ДРЛ), також відомий як вівсяноклітинний рак, та недрібноклітинний рак легені (НДРЛ). Найбільш поширені симптоми захворювання — кашель (в тому числі з кровохарканням), втрата ваги та задишка.
На 2005 рік абсолютна кількість людей з пухлинними захворюваннями легень перевищувала кількість усіх решта хворих на пухлинні захворювання іншої локалізації.
Найбільш поширеною причиною раку легень є тривалий вплив тютюнового диму, внаслідок дії якого діагностується 80—90 % карцином. Серед хворих, які не палять, припадає 10—15 % випадків раку легень. Причинами захворювання в цьому разі часто називають поєднання генетичних факторів, впливу газу радону, дія азбесту,забруднення повітря іншими канцерогенами, а також пасивне паління. Рак легень можна визначити на рентгенограмі грудної клітини та комп'ютерній томографії (КТ). Діагноз підтверджують за допомогою біопсії, яку зазвичай роблять при бронхоскопії. Лікування та його довгострокові результати залежать від типу раку, його стадії (ступеня поширення) та загального стану здоров'я людини, що оцінюється за допомогою показника загального стану пацієнта.
Загальні методи лікування включають хірургічний, хімієтерапію і променеву терапію. Недрібноклітинний рак легень іноді лікують за допомогою хірургічного втручання, а дрібноклітинний краще піддається лікуванню хімієтерапією та променевою терапією. Загалом, 15 % пацієнтів з раком легень у Сполучених Штатах Америки виживають через п'ять років після постановки діагнозу.Рак легень є найпоширенішою причиною смертності від онкологічних захворювань у чоловіків та жінок у всьому світі. 2012 року рак легень було діагностовано у 1,8 млн осіб у всьому світі, серед яких 1,6 млн — летальні випадки.
Зміст
Ознаки та симптоми
На рак легень можуть вказувати наступні ознаки та симптоми:
- респіраторні симптоми: кашель, кровохаркання, хрипи чи задишка
- системні симптоми: втрата ваги, гарячка, симптом барабанних паличок — потовщення фалангів пальців, а також перевтома
- симптоми, які спричинює місцеве здавлювання: біль у грудях, у кістках, синдром верхньої порожнистої вени, труднощі при ковтанні
Якщо ракова пухлина розвивається в дихальних шляхах, вона може перешкоджати проходженню повітря, спричинюючи задишку. Перешкода диханню може призвести до накопичення секрету, що може спричинити парапластичну пнемонію.
Залежно від типу пухлини до хвороби можуть привернути увагу так звані паранеопластичні явища. У випадку раку легень ці явища можуть включати міастенічний синдром Ламберта-Ітона (слабкість м'язів через автоімунні антитіла), гіперкальціємію чи синдром неадекватної секреції антидіуретичного гормону. Пухлина у верхній частини легені, також відома як пухлина Панкоста, може вразити місцеву частину симпатичної нервової системи та призвести до виникнення синдрому Горнера (опущення повіка та звуження зіниці), а також до ураження плечового нервового сплетіння.
Багато симптомів раку легень (поганий апетит, втрата ваги, гарячка, перевтома) не є специфічними. У багатьох випадках рак вже встигає поширитися за межі місця свого виникнення до того часу, коли у людини з'являться симптоми, що потребують медичного втручання. Рак зазвичай може розповсюдитися на мозок, кістки, надниркову залозу, протилежну легеню, печінку, перикард та нирки. Близько 10 % людей з раком легень не мають симптомів на момент постановки діагнозу; захворювання знаходять під час планової рентгенографії грудної клітини.
Причини
Рак виникає після генетичного пошкодження ДНК. Це генетичне пошкодження впливає на нормальні функції клітини, в тому числі на проліферацію клітин, запрограмовану загибель клітин (апоптоз) та репарацію ДНК. Чим більше пошкоджень, тим вищий ризик виникнення раку.
Паління


Паління, особливо сигарет, на сьогодні є основною причиною виникнення раку легень. Сигаретний дим містить понад 60 відомих канцерогенів, в тому числі радіоактивні ізотопи, що виникають при розпаді радону, нітрозамін та бензопірен. Крім того, нікотин пригнічує реакцію імунітету на ракові новоутворення в ушкодженій тканині. У 2000 році причиною 90 % смертей від раку легень у чоловіків у розвинених країнах було паління (для жінок ця цифра складає 70 %). Паління є причиною раку в 80-90 % випадків захворювання.
Пасивне паління, тобто вдихання диму від курців поряд, є причиною раку легень у некурців. Пасивний курець — це людина, яка живе чи працює з курцем. Дослідження, проведені в США, Європі, Великій Британії та Австралії показали, що пасивні курці піддаються більш високому ризику виникнення раку. Якщо ви живете з кимось, хто палить, ризик того, що ви захворієте, підвищується на 20—30 %, а якщо ви працюєте з курцями — на 16—19 %. Дослідження побічного диму припускають, що він є більш небезпечним, ніж прямий дим. У США щороку пасивне паління забирає життя 3 400 людей.
Радон
Радон — це газ без кольору та запаху, що утворюється при розпаді радіоактивного радію, який у свою чергу є продуктом розпаду урану, що знаходиться у земній корі. Продукти радіаційного розпаду іонізують генетичний матеріал, в результаті чого виникають мутації, які іноді перетворюються на злоякісні пухлини. Радон є другою найбільш поширеною причиною раку легень в США після куріння. Ризик зростає на 8-16 % на кожні 100 Бк/м³ концентрації радону. Рівень концентрації радону змінюється залежно від місцевості і складу базового ґрунту та породи. Наприклад, в таких місцях, як Корнуолл, Велика Британія (де як основна порода виступає граніт), радон є серйозною проблемою, тому всі будинки повинні бути обладнані примусовою вентиляцією для зниження концентрації радону. Управління з охорони навколишнього середовища США встановило, що в одному з 15 будинків в США концентрація радону перевищує рекомендований рівень — 4 пікокюрі на літр (пКі/л) (148 Бк/м³).
Азбест
Азбест може викликати різні захворювання легень, в тому числі й рак. Паління тютюну разом із впливом азбесту створюють синергічний вплив на формування раку легень. Азбест також може викликати рак плеври — мезотеліому (що відрізняється від раку легень).
Забруднення повітря
Забруднення атмосферного повітря має невеликий вплив на підвищення ризику раку легень. Дрібні тверді часточки (PM2,5) та сульфатні аерозолі, що викидаються у повітря разом із вихлопними газами автомобілів, трохи підвищують ризик захворювання. Що стосується оксиду азоту, збільшення його концентрації на 10 частин на мільярд збільшує ризик розвитку раку легень на 14 %. Забруднення атмосферного повітря є причиною виникнення раку в 1-2 % випадків.
Орієнтовні дані підтверджують, що ризик раку легень підвищується від забруднення повітря всередині приміщень, що пов'язане зі спалюванням деревини, деревного вугілля, гною або рослинних залишків для приготування їжі та опалення. Ризик захворювання жінок, які вдихають вугільний дим в приміщенні, зростає в два рази. Крім того, ряд побічних продуктів згорання біомаси є канцерогенами. Цьому негативному впливу піддаються близько 2,4 мільярда людей у всьому світі, та він є причиною захворювання у 1,5 % випадків.
Генетика
За деякими оцінками, від 8 до 14 % випадків захворювання на рак легень пов'язані зі спадковими факторами. У людей, чиї родичі хворіли на рак легень, ризик захворювання збільшується в 2,4 рази. Це, імовірно, зумовлено певним поєднанням генів.
Інші причини
Виникнення раку легень пов'язують з багатьма іншими речовинами, професіями та факторами навколишнього середовища. За даними Міжнародного агентства з вивчення раку (МАВР), є «достатні підстави» вважати наступні фактори такими, що підвищують ризик виникнення захворювання:
- Деякі метали (виробництво алюмінію, кадмій та його сполуки, сполуки хрому(VI), берилій та його сполуки, литво сталі, сполуки нікелю, миш'як та його неорганічні сполуки, підземний видобуток гематиту)
- Деякі продукти згоряння (неповне згоряння, спалювання вугілля (викиди від побутового спалювання вугілля у приміщенні), газифікація вугілля, кам'яновугільна смола, виробництво коксу, сажа, вихлопні гази дизельних двигунів)
- Іонізуюче випромінювання (рентгенівське випромінювання, радон-222 та продукти його розпаду, гамма-випромінювання, плутоній)
- Деякі токсичні гази (метиловий ефір (технічного сорту), біс-(хлорметил) ефір, іприт, МОПП (суміш вінкристину, преднізолону, азотистого іприту та прокарбазину), пари від фарби)
- Виробництво гуми та кристалічного кварцового пилу
Патогенез
Як і багато інших видів ракових захворювань, рак легень починається з активації онкогенів чи інактивації генів-супресорів пухлин, тобто генів, що подавляють пухлини. Вважається, що онкогени роблять людей більш схильними до захворювання. Протоонкогени, як вважають, перетворюються на онкогени під впливом певних канцерогенів.Мутації протоонкогена K-ras є причиною 10-30 % випадків аденокарциноми легень.Рецептор епідермального фактора росту (РЕФР) регулює проліферацію клітин, апоптоз, ангіогенез та інвазію пухлин. Мутації і посилення РЕФР є частими явищами при недрібноклітинному раку легень і служать основою для лікування за допомогою РЕФР-інгібіторів. Білок HER2/neu рідше підпадає під негативний вплив. Пошкодження хромосом може призвести до втрати гетерозиготності. Це, у свою чергу, може призвести до інактивації генів-супресорів пухлин. Пошкодження хромосом 3p, 5q, 13q та 17p особливо часто виникає при дрібноклітинному раку легень. Ген-супресор пухлин p53, розташований на хромосомі 17p, підпадає під негативний вплив у 60-75 % випадків. Інші гени також піддаються мутації та ампліфікації. Серед них c-MET, NKX2-1,LKB1, PIK3CA та BRAF.
Діагностика

Рентгенограма грудної клітини — це один з перших кроків, які необхідно зробити, якщо пацієнт повідомляє про симптоми, які можуть вказувати на рак легень. Рентгенограма може виявити видиму пухлину, розширення середостіння (що може вказувати на поширення у лімфатичні вузли), ателектаз (колапс), консолідацію (пневмонію) або плеврит. Для отримання більш докладної інформації проти тип та ступінь захворювання зазвичай використовується комп'ютерна томографія. Пробу пухлини для гістопатології зазвичай беруть за допомогою бронхоскопії або біопсії під контролем КТ.
На рентгенограмі грудної клітини рак легень часто проявляється як солітарний легеневий вузол. Однак диференційна діагностика цього захворювання може зайняти багато часу. Багато інших захворювань може мати такі ж ознаки, в тому числі туберкульоз, грибкові інфекції, метастатичний рак або пневмосклероз. Менш поширеними причинами утворення солітарного легеневого вузла є гамартома, бронхогенна кіста, аденома, артеріовенозна мальформація, легенева секвестрація, ревматоїдні вузли, гранулематоз Вегенера або лімфома. Рак легень можна також виявити випадково, знайшовши солітарний легеневий вузол на рентгенограмі грудної клітини або комп'ютерній томограмі, які були зроблені з інших причин. Остаточний діагноз ставлять на основі гістологічного дослідження підозрілих тканин з огляду на клінічні та рентгенологічні ознаки.
Патоморфологічна класифікація
| Гістологічний тип | Захворюваність на 100 000 на рік |
|---|---|
| Всі типи | 66,9 |
| Аденокарцинома | 22,1 |
| Плоскоклітинна карцинома | 14.4 |
| Дрібноклітинна карцинома | 9,8 |
Ракові захворювання легень класифікують за гістологічним типом. Ця класифікація має важливе значення для визначення лікування та прогнозування результатів захворювання. Переважна більшість ракових захворювань — це карциноми. Карцинома — це злоякісне новоутворення, що виникає з епітеліальних клітин. Карциноми легень класифікують за розміром і зовнішнім виглядом злоякісних клітин, виявлених лікарем-гістопатологом під мікроскопом. Загалом, карциноми легень бувають двох видів: недрібноклітинні та дрібноклітинні.
Недрібноклітинна карцинома легені

Трьома основними типами недрібноклітинних карцином є аденокарцинома, плоскоклітинна карцинома та великоклітинна карцинома.
Майже 40 % випадків раку легень — це аденокарциноми, що зазвичай виникають в периферичній легеневій тканині. У більшості випадків виникнення аденокарцином пов'язане з палінням, однак серед людей, які викурили менше 100 сигарет у своєму житті (тобто ніколи або майже ніколи не палили), аденокарцинома також є найбільш поширеною формою раку легень. Серед жінок, які не палять, частіше зустрічається підтип аденокарциноми — бронхіолоальвеолярна карцинома, при якій показники виживання у довгостроковому періоді дуже високі.
Плоскоклітинна карцинома виникає у 30 % випадків захворювання на рак легень. Як правило, вона утворюється поблизу великих дихальних шляхів. У центрі пухлини зазвичай утворюється порожнина, та виникає омертвіння клітин. Близько 9 % випадків раку легень — це великоклітинна карцинома. Вона так називається, тому що ракові клітини великі за розміром, з надлишком цитоплазми, великими ядрами та помітними ядерцями.
Дрібноклітинна карцинома легені
У випадку дрібноклітинної карциноми клітини містять щільні нейросекреторні гранули (везикули, що містять нейроендокринні гормони), які пов'язують пухлину з ендокринним/паранеопластичним синдромом. У більшості випадків пухлини виникають у великих дихальних шляхах (первинних і вторинних бронхах). Ці пухлини ростуть швидко і поширюються на ранніх стадіях захворювання. У 60-70 % випадків утворюються метастази. Цей тип раку легень в значній мірі пов'язаний з палінням.
Інші
Розрізняють чотири головні гістологічні підтипи раку, хоча деякі види захворювання можуть містити комбінацію ранніх підтипів. Серед рідкісних підтипів раку розрізняють пухлини слинних залоз, карциноїдні пухлини та недиференційовані карциноми.
Метастазування
| Гістологічний тип | Імунозабарвлення |
|---|---|
| Плоскоклітинна карцинома |
CK5/6-позитивне CK7 негативне |
| Аденокарцинома |
CK7-позитивне TTF1 позитивне |
| Великолітинна карцинома | TTF1-негативне |
| Дрібноклітинна карцинома | TTF1-позитивне CD56-позитивне Хромогранін-позитивне Синаптофізин-позитивне |
Легені — це місце, куди часто поширюються пухлини з інших частин тіла. Вторинні ракові захворювання класифікуються за місцем походження: наприклад, рак молочної залози, який поширився на легені, називається метастатичним раком молочної залози. Метастази часто мають характерну круглу форму на рентгенограмі грудної клітини.
Первинний рак легень, у свою чергу, найбільш часто метастазує в мозок, кістки, печінку і наднирники.Імунозабарвлення біопсії часто буває корисним для визначення джерела виникнення раку.
Стадійність
Т — первинна пухлина.
ТО — первинна пухлина не виявляється;
Т і S — преінвазивна карцинома (carcinoma in situ);
Т1 — пухлина не більше 3 см, оточена легеневою тканиною або вісцеральною плеврою, без видимої інвазії проксимально — долькового бронху при бронхоскопії;
Т2 — пухлина більша 3 см або пухлина будь-якого розміру, яка супроводжується ателектазом частки або обструктивною пневмонією, яка розповсюджується на корінь легені. Проксимальний край пухлини розташовується не менше ніж за 2 см від каріни;
Т3- пухлина будь-якого розміру безпосередньо переходить на сусідні анатомічні структури, або пухлина знаходиться менше ніж за 2 см від каріни; пухлина з супутнім ателектазом або обструктивною пневмонією всієї легені або з геморагічним випотом;
Тх — будь-яка пухлина, яка може бути виявлена, або пухлина, доказана цитологічно, але невидима рентгенологічно і бронхоскопічно.
N — регіонарні лімфатичні вузли (внутрішньогрудні лімфовузли)
N0 — немає даних про ураження регіонарних лімфатичних вузлів.
N1 — є ураження не бронхіальних і (або) лімфатичних вузлів кореня легені на стороні ураження, включаючи безпосереднє розповсюдження пухлини на лімфатичні вузли.
N2 — уражені лімфатичні вузли середостіння.
N3 — недостатньо даних для оцінки стану лімфатичних вузлів.
М — віддалені метастази.
М0 — немає ознак віддалених метастазів.
М1 — є віддалені метастази.
Мх — недостатньо даних для визначення віддалених метастазів.
Профілактика
Профілактика — це найбільш економічно вигідний засіб зниження темпів розвитку раку легень. У той час як промислові та побутові канцерогени були виявлені і заборонені у більшості країн світу, паління тютюну все ще залишається поширеним явищем. Усунення паління тютюну є одною з головних цілей профілактики раку, тому відмова від паління наразі є важливим профілактичним засобом.
В багатьох західних країнах посилилось політичне втручання для зменшення пасивного паління в громадських місцях, таких як ресторани і робочі місця. В Бутані з 2005 року діє повна заборона паління, а в Індії заборона паління в громадських місцях діє з жовтня 2008 року.Всесвітня організація охорони здоров'я закликає уряди багатьох країн ввести повну заборону на рекламу тютюнових виробів, щоб вберегти молодих людей від паління. За оцінками організації, у країнах, де була введена заборона, споживання тютюну скоротилось на 16 %.
Додаткове тривале вживання вітамінів A, C, D або E не зменшує ризик раку легень. За даними деяких досліджень особи, що вживають більше овочів та фруктів, мають менший ризик захворювання, але це, скоріше за все, завадний фактор. Більш точні дослідження не виявили чіткого зв'язку.
Скринінг
Скринінг означає використання медичних тестів для виявлення захворювання у безсимптомних осіб. Можливі скринінг-тести для виявлення раку легень включають цитологію мокротиння, рентгенографію грудної клітки (РГК) та комп'ютерну томографію (КТ). Скринінг-програми з використанням РГК та цитології не продемонстрували жодних переваг. Щорічний скринінг груп ризику (тобто осіб у віці від 55 до 79 років, які курили понад 30 пачко-років, або осіб, які раніше хворіли на рак легень) за допомогою сканерів КТ з низьким рівнем опромінення може зменшити вірогідність смерті через рак легень на 0,3 % абсолютної величини (20 % відносної величини). Однак існує високий ризик хибно позитивних сканувань, що може призвести до непотрібних інвазійних процедур, а також значних фінансових витрат. На кожне дійсно позитивне сканування приходиться понад 19 хибно позитивних. Радіаційне опромінення — це ще одна потенційна загроза скринінгу.
Лікування
Спосіб лікування раку легень залежить від конкретного типу ракових клітин, ступеня розповсюдження та загального стану хворого. Найчастішими методами лікування є паліативна допомога,хірургія, хімієтерапія та променева терапія.
Хірургія
Якщо аналізи підтверджують недрібноклітинну карциному легень (НДККЛ), то для оцінювання рівня розповсюдження (випадок локального раку, який можна оперувати, або випадок значного поширення хвороби, коли хірургічне втручання не допоможе) визначають стадію. Для цього використовуються КТ-сканування та позитрон-емісійна томографія. У разі підозри на ураження медіастінального лімфатичного вузла для відбору відповідних зразків та встановлення стадії може використовуватися медіастіноскопія. Для визначення ступеня готовності особи до операції проводять біохімічний аналіз крові та дослідження легеневих функцій. Якщо дослідження легеневих функцій покажуть низький резервний об'єм видиху, то хірургічне втручання може стати неможливим.
У більшості випадків НДККЛ на ранній стадії використовується такий вид хірургічного лікування, як видалення долі легені (лобектомія). Особам, які мають протипоказання до повної лобектомії, призначають меншу за ступенем втручання сублобарну резекцію (клиноподібну резекцію). Однак клиноподібна резекція має більш високий ризик рецидиву, аніж лобектомія.Брахітерапія з радіоактивним ізотопом йоду по краях ділянки клиноподібної резекції може зменшити ризик рецидиву. Інколи видаляють усю легеню (пневмонектомія).Відеоторакоскопічна хірургія (ВТХ) та лобектомія методом ВТХ є мінімально інвазійними підходами оперування раку легень. Лобектомія методом ВТХ має таку ж ефективність, як і звичайна відкрита лобектомія, але, на відміну від останньої, перша характеризується більш комфортним післяопераційним періодом.
У випадку дрібноклітинної карциноми легень (ДККЛ) зазвичай використовуються хімієтерапія та/або променева терапія. Однак значення оперативного втручання при ДККЛ наразі переглядається. На ранніх стадіях ДККЛ операція може покращити шанси на одужання, якщо її доповнює хіміє- та променева терапія.
Радіотерапія
Радіотерапію дуже часто пропонують разом із хімієтерапією; її також використовують для лікування осіб з НДККЛ, які мають протипоказання до оперативного втручання. Ця форма високоінтенсивної радіотерапії також називається радикальної радіотерапією. Її різновидом є неперервна гіперфракціонована прискорена радіотерапія (або CHART-терапія), при якій за короткий проміжок часу пацієнт проходить декілька сеансів (гіперфракціонування) радіотерапії. Як правило, післяопераційна торакальна радіотерапія після операції з видалення НДККЛ використовуватися не повинна. Деяким пацієнтам з ураженим медіастінальним лімфовузлом N2 може допомогти післяопераційна радіотерапія.
У потенційно виліковних випадках ДККЛ, окрім хімієтерапії, також часто рекомендована радіотерапія грудної клітки.
Якщо збільшення раку призводить до звуження (блокування) бронхіального просвіту, то для його звільнення безпосередньо у дихальному шляху може проводитись брахітерапія (радіотерапія локальної дії). У порівнянні з зовнішньою радіотерапією брахітерапія дозволяє зменшити час лікування та рівень променевого навантаження на медперсонал.
Профілактичне краніальне опромінення (ПКО) — це різновид радіотерапії головного мозку для зменшення ризику метастазів. ПКО є найбільш дієвим при ДККЛ. На ранніх стадіях захворювання ПКО збільшує трирічну виживаність з 15 % до 20 %; при розповсюдженому патологічному захворюванні однорічна виживаність збільшується з 13 % до 27 %.
Подальші удосконалення способів виявлення та візуалізації ступенів ураження тканин призвели до розробки методики стереотаксичного опромінення для лікування раку легень на ранніх стадіях. Ця форма радіотерапії за допомогою технік стереотаксичного наведення забезпечує опромінення високими дозами за невелику кількість сеансів. Вона, в першу чергу, використовується у пацієнтів, оперування яких через медичну коморбидність є неможливим.
Для пацієнтів з НДККЛ та ДККЛ невеликі дози опромінення грудної клітини можуть використовуватися для контролювання симптомів (паліативна радіотерапія).
Хімієтерапія
Спосіб проведення хімієтерапії залежить від типу пухлини. Першочерговим лікуванням дрібноклітинної карциноми легень (ДККЛ), навіть на ранніх стадіях, є хімієтерапія та опромінення. При ДККЛ найчастіше використовують цисплатин та етопозид. Також використовуються поєднання з карбоплатином, гемцитабіном,паклітакселом, вінорельбіном, топотеканом та іринотеканом. На пізніх стадіях недрібноклітинної карциноми легень (НДККЛ) хімієтерапія збільшує виживаність та використовується як першочергове лікування для осіб, які почуваються досить добре, щоб витримати лікування. Зазвичай використовуються два препарати, один з яких (дуже часто) — на основі платини (цисплатин або карбоплатин). Іншими поширеними препаратами є гемцитабін, паклітаксел, доцетаксел,пеметрексед,етопозид або вінорельбін.
Ад'ювантна хімієтерапія означає хімієтерапію, яку призначають після лікувальної хірургічної операції з метою збільшення шансів на одужання. При НДККЛ під час операції збираються зразки тканин найближчого лімфатичного вузла для визначення стадії. При підтвердженні стадії II або III захворювання ад'ювантна хімієтерапія збільшує 5-річну виживаність на 5 %. Поєднання вінорельбіну з цисплатином є більш ефективним, ніж попередні способи лікування. Ад'ювантна хімієтерапія для осіб зі стадією раку IB вважається спірним методом, оскільки клінічні випробування не виявили її чіткого впливу на рівень виживаності. Дослідження передопераційної хімієтерапії (неоад'ювантної хімієтерапії) в операбельних випадках НДККЛ ще не завершено.
Паліативна допомога
Людям на завершальних стадіях захворювання надається паліативна допомога та допомога із полегшення страждань невиліковно хворих. Такі методи передбачають додаткове обговорення варіантів лікування для пошуку зважених рішень та допомагають уникнути недієвого, але дорогого догляду наприкінці життя.
При лікування НДККЛ хімієтерапію можна суміщати з паліативною допомогою. У випадках поширення хвороби відповідна хімієтерапія збільшує середньостатистичну виживаність у порівнянні з виживаністю на підтримуючих препаратах без додаткового лікування, а також покращує якість життя. У разі відповідного рівня фізичної форми підтримуюча хімієтерапія впродовж паліативного курсу забезпечує подовження строку виживаності від 1.5 до 3 місяців, а також полегшення симптомів, покращення якості життя та кращі результати лікування завдяки сучасним препаратам. Група сумісних досліджень НДККЛ у разі здатності пацієнта перенести лікування рекомендує розглядати хімієтерапію як спосіб лікування навіть на пізніх стадіях НДККЛ.
Прогноз
| Клінічна стадія | Виживання впродовж п'яти років (%) | |
|---|---|---|
| Недрібноклітинна карцинома легень | Дрібноклітинна карцинома легень | |
| IA | 50 | 38 |
| IB | 47 | 21 |
| IIA | 36 | 38 |
| IIB | 26 | 18 |
| IIIA | 19 | 13 |
| IIIB | 7 | 9 |
| IV | 2 | 1 |
Загалом, прогнози невтішні. Після встановлення діагнозу приблизно 15 % осіб з раком легень мають 5-річну виживаність. Хвороба дуже часто має пізню стадію на момент її діагностування. Сьогодні 30-40 % випадків НДККЛ мають стадію IV, як і 60 % випадків ДККЛ.
До факторів прогнозування розвитку НДККЛ відносять наявність або відсутність пульмональних симптомів, розмір пухлини, тип клітин (гістологію), ступінь поширення (стадія) та метастази у різних лімфатичних вузлах, а також проростання судин. В осіб з неоперабельними випадками захворювання виживаність нижча при поганому загальному стані хворого та при втраті ваги понад 10 %. До факторів прогнозування розвитку дрібноклітинного раку легень відносять загальний стан хворого, стать, стадію захворювання та рівень ураження центральної нервової системи або печінки на момент діагностування.
При НДККЛ найкращий прогноз досягається при повній хірургічній резекції пухлини на стадії IA: це 5-річна виживаність у 70 %. Для ДККЛ загальна 5-річна виживаність становить близько 5 %. В осіб з ДККЛ на пізній стадії 5-річна виживаність складає менше 1 %. Середній строк виживаності на перших стадіях складає 20 місяців, а 5-річна виживаність — 20 %.
За даними Національного інституту раку середній вік діагностування раку легень у США становить 70 років, а середній вік смерті через це захворювання — 72 роки. У США особи з полісом медичного страхування скоріше за все мають кращі наслідки хвороби.
Епідеміологія

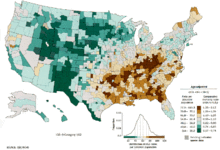
В усьому світі рак легень є найпоширенішим видом раку як за розповсюдженістю, так і за кількістю смертельних випадків. У 2008 році було зафіксовано 1,61 мільйона нових випадків та 1,38 мільйона смертей через рак легень. Найвищі показники спостерігаються в Європі та Північній Америці. Сегмент населення з високою вірогідністю розвитку раку легень — це особи старше 50 років, які довгий час курили. На відміну від рівня смертності серед чоловіків, який почав знижуватися понад 20 років тому, рівень смертності через рак легень серед жінок впродовж останніх десятиліть збільшувався і почав стабілізуватися лише останнім часом. У США довічний ризик розвитку раку легень становить 8 % для чоловіків та 6 % для жінок.
На кожні 3-4 мільйони викурених сигарет припадає один випадок раку легень. Вплив «Big Tobacco» (гігантів тютюнової промисловості) відіграє значну роль у формуванні культури куріння. Молоді люди без звички до куріння через перегляд реклами тютюнових виробів скоріше за все почнуть курити. Роль пасивного куріння дуже серйозно розглядається як один з факторів ризику розвитку раку легень, саме тому для зменшення небажаного впливу тютюнового диму на осіб, що не курять, застосовуються різноманітні законодавчі важелі. Шкідливі викиди автомобілів, заводів та енергетичних станцій також представляють потенційний ризик.
Найбільший рівень смертності через рак легень серед чоловіків спостерігається у Східній Європі, у той час як серед жінок — у Північній Європі та США. У Сполучених Штатах більша розповсюдженість захворювання зафіксована серед афроамериканців (чоловіків та жінок). На цей час рівень захворюваності на рак легень нижчий у країнах, що розвиваються. Але через високі показники тютюнопаління у наступні декілька років очікується зріст захворюваності на цей вид раку, особливо в Китаї та Індії.
З 1960-х рр. рівень захворюваності на аденокарциному легень у порівнянні з іншими типами раку почав збільшуватися. Це частково пояснюється початком виробництва сигарет з фільтром. Використання фільтру дозволяє зменшити потрапляння у бронхи крупних часток з тютюнового диму. Однак для отримання такої ж кількості нікотину необхідно затягуватись глибше, що збільшує рівень накопичення шкідливих часток у бронхіолах — основному місці утворення аденокарциноми. Захворюваність на аденокарциному продовжує зростати.
Історія
Рак легень був дуже рідким захворюванням до розповсюдження тютюнопаління; до 1761 року його навіть не виділяли як окрему хворобу. Різні види раку легень були описані пізніше, у 1810 році. Злоякісні пухлини легень становили усього до 1 % усіх видів раку, зафіксованих під час процедур автопсії у 1878 році, але цей показник зріс до 10-15 % на початку 20-го сторіччя. У 1912 році в усьому світі було письмово зафіксовано лише 374 випадки цієї хвороби, однак перегляд звітів автопсії показав, що захворюваність на рак легень збільшилася з 0,3 % у 1852 році до 5,66 % у 1952 році. У 1929 році терапевт Фріц Лікінт (Німеччина) відкрив зв'язок між курінням та раком легень, що призвело до агресивної кампанії з боротьби проти куріння.British Doctors Study (дослідження британських докторів), опубліковане у 1950-х рр., стало першим авторитетним епідеміологічним доказом зв'язку між курінням та раком легень. В результаті у 1964 році Головний хірург США порекомендував особам, що курять, припинити курити.
Зв'язок хвороби з газом радоном було вперше виявлено серед шахтарів, які працювали у Рудних горах біля Шнеберга, Саксонія. У цих горах з 1470 року видобували срібло; ці гори також багаті на уран і на супутній радій та радоновий газ. Серед шахтарів спостерігалася непропорційно велика кількість випадків захворювання, яке у 1870-х рр. врешті-решт було визнано раком легень. Незважаючи на таке відкриття у 1950-х рр., через попит СРСР на уран, добування продовжувалося. У 1960-х рр. було підтверджено, що радон є причиною раку легень.
Першу успішну пневмонектомію для лікування раку легень було проведено у 1933 році. Паліативна радіотерапія використовувалася з 1940-х рр. Радикальна радіотерапія, яку спочатку використовували у 1950-х рр., була спробою лікування значними дозами опромінення пацієнтів на ранніх стадіях раку легень з протипоказаннями до хірургічного втручання. У 1997 році як більш прогресивний метод у порівнянні зі звичайною радикальною радіотерапією було запропоновано неперервну гіперфракціоновану прискорену радіотерапію. Перші спроби лікування дрібноклітинної карциноми методами хірургічної резекції та радикальної радіотерапії, проведені у 1960-х рр., виявилися марними. У 1970-х рр. було створено дієві препарати для хімієтерапії.
Див. також
Посилання
|


