Епілепсія
| Епілепсія | |
|---|---|
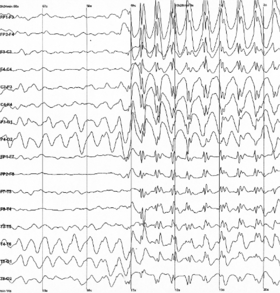 Електроенцефалограма, характерна для епілептичного припадку | |
| Спеціальність | неврологія і epileptologyd |
| Причини | асфіксія плоду |
| Препарати | acetazolamided, primidoned, zonisamided, діазепам, fosphenytoind, карбамазепін, ezogabined, клоназепам, perampaneld, ethosuximided, felbamated, окскарбазепін, clobazamd, габапентин, ламотригін, Лакосамід, brivaracetamd, vigabatrind, топірамат, фенітоїн, Леветирацетам, фенобарбітал, прегабалін, brivaracetamd, карбамазепін, pheneturided, топірамат, methsuximided, mephobarbitald, vigabatrind, ethotoind, felbamated і Бромід калію |
| Частота | 0.9% |
| Класифікація та зовнішні ресурси | |
| DiseasesDB | 4366 |
| MeSH | D004827 |
| SNOMED CT | 84757009 |
| | |
Епіле́псія (від давньогр. ἐπιλαμβάνειν — «захоплювати, володіти, уражати» укр. чóрна нéміч, падýча хворо́ба, чо́рна хворо́ба, падýча, пáдавка, паду́чка, па́давиця, би́рса, причи́нна) — група довготривалих неврологічних розладів, що характеризуються виникненням судомних нападів. Ці напади можуть мати різний характер: від швидкоплинних і майже непомітних проявів, до появи тривалих судом. Для епілепсії характерне раптове виникнення нападів із рецидивами впродовж життя, тоді як напади, викликані певною відомою причиною вважаються епілептичними реакціями, які слід відрізняти від епілепсії як хвороби.
У більшості випадків причина хвороби невідома, але у деяких людей епілепсія виникає внаслідок ЧМТ, інсульту, пухлини головного мозку, зловживання наркотичними речовинами й алкоголем, та з інших причин. Епілептичні напади спричиняються надмірною й аномальною активністю нервових клітин кори головного мозку. Для уточнення діагнозу слід виключити інші стани, за яких можливий розвиток подібних симптомів (наприклад, втрата свідомості), а також зважити на наявність будь-яких безпосередніх причин їх виникнення. Підтвердження діагнозу здійснюється за допомогою методу електроенцефалографії.
Вилікуватися від епілепсії неможливо, але за умови відповідного лікування епілептичні напади можна стримати у 70 % випадків. Окрім медикаментозного лікування, існує можливість проведення оперативного втручання, проведення нейростимуляції, може бути корисним дотримання лікувальної дієти. Деякі епілептичні синдроми не рецидивують упродовж життя. У значної частини хворих вдається досягти відміни лікувальних препаратів без поновлення нападів.
Близько 1 % людей по всьому світу (65 мільйонів) хворі на епілепсію,, майже 80 % випадків хвороби реєструється у країнах, що розвиваються. Частота нападів має тісний зв'язок із віком людини, в осіб похилого віку епілептичні напади спостерігаються частіше. В індустріально розвинутих країнах дебют хвороби найчастіше спостерігається у немовлят та осіб похилого віку; у країнах, що розвиваються, — у дітей молодшого шкільного віку та підлітків, що пояснюється відмінностями у частоті реєстрації причинних факторів. Спонтанний епілептичний напад виникає у 5—10 % людей віком до 80 років, вірогідність виникнення другого нападу коливається від 40 до 50 %. У багатьох країнах світу хворі на епілепсію не можуть керувати транспортними засобами, але більшість з них можуть отримати водійські права за умови тривалої ремісії.
У народній свідомості українців, епілепсія вважалася однією з найтяжчих хвороб. Основна причина хвороби — невилікуваний вчасно переляк, хоча побутувало і переконання, що вона є в кожної людини від народження, проте не у всіх виходить «назовні». Поряд із тим її інтерпретували як вселення злого духа в організм дитини чи дорослої людини.
Зміст
Ознаки та симптоми
Для епілепсії характерний довготривалий ризик рецидивуючих нападів. В залежності від віку хворого й локалізації ураженої ділянки головного мозку, епілептичні напади можуть проявлятися по-різному.
Напади
Найчастіше (у 60 % випадків) епілептичні припадки перебігають у вигляді судом. Дві третини епілептичних нападів виникають як парціальні (фокальні), які згодом можуть набути генералізованого характеру; і лише одна третина нападів розпочинається як генералізовані судоми. У 40 % випадків нападів судоми не спостерігаються. Наприклад, під час малих нападів, так званих абсансів, спостерігається короткочасне вимикання свідомості, що триває приблизно 10 секунд.
Фокальним (парціальним) епілептичним нападам часто передує особливий стан свідомості, відомий як аура. Аури мають різні прояви: сенсорні (візуальні, слухові або нюхові), психічні, вегетативні, або моторні. Судоми, локалізовані у певних групах м'язів під час епілептичного нападу, можуть поступово поширюватись на сусідні групи м'язів. Це явище відоме як джексонівський марш. Можуть спостерігатися автоматизми — автоматичні рухи на тлі порушеної свідомості, найчастіше — прості моторні (жувальні, смоктальні та ін.), або складні стереотипні рухи (наприклад, спроби щось підібрати).
Розрізняють шість видів генералізованих епілептичних нападів: тоніко-клонічні, тонічні, клонічні, міоклонічні, абсанс та атонічні напади. Ці напади відбуваються за непритомності й зазвичай починаються раптово. Тоніко-клонічні напади починаються з розвитку судомного синдрому, який має фазний характер: перша, тонічна, фаза характеризується судомами кінцівок і загальною тонічною напругою, й триває 10-30 секунд. Часто супроводжується криком хворого внаслідок судом грудних м'язів. У другій, клонічній фазі спостерігаються загальні клонічні судоми (одночасне ритмічне тремтіння всіх кінцівок). У тонічній фазі відбувається стійке напруження м'язів. При цьому розвивається ціаноз шкіри внаслідок нестачі кисню через призупинення дихання.Під час клонічних судом спостерігається одночасне тремтіння всіх кінцівок. По закінченні нападу людина приходить до тями протягом 10-30 хвилин; цей період відомий як «постіктальний стан».
Під час нападу може спостерігатися мимовільне сечовипускання. Також хворий може мимоволі прикусити кінчик язика, або прикусити язик з обох боків. Найчастіше прикушування язика з обох боків спостерігається під час тоніко-клонічних нападів. До того ж прикушування язика відносно часто спостерігається при дисоціативних псевдоепілептичних судомах.
Під час міотонічних нападів спостерігаються пароксизмальні спазми лише деяких груп м'язів. Абсанси можуть перебігати майже непомітно і супроводжуватись лише легкими мимовільними поворотами голови або посмикуванням вік. При цьому зберігається постуральний тонус, і хворий повертається у нормальний стан одразу по закінченні нападу. Атонічні абсанси супроводжуються втратою м'язового тонусу на одну або більше секунд. Зазвичай м'язова атонія виникає з обох боків тіла.
У близько 6 % хворих на епілепсію виникають рефлекторні припадки, які зазвичай ініційовані певними факторами. У таких хворих рефлекторні напади відбуваються виключно за дії певних чинників. Найбільш відомі з них — мерехтіння світла й раптові звуки. У деяких хворих епілептичні напади найчастіше трапляються під час сну, а інколи — майже виключно під час сну.
Постіктальний стан
Після активної фази епілептичного нападу у хворого розвивається так званий постіктальний стан, період сплутаної свідомості, після чого до хворого повертається свідомість. Постіктальний період зазвичай триває від 3 до 15 хвилин, але може тривати й кілька годин. До проявів постіктального стану відносять почуття втоми, головний біль, утруднене мовлення та аномальну поведінку.Психози після епілептичного нападу спостерігаються доволі часто, у 6—10 % випадків. Зазвичай епілептичні напади супроводжуються втратою пам'яті. Після фокального (парціального) нападу також може розвинутися відчуття слабкості, локалізоване у певній групі м'язів, так званий параліч Тодда,. Параліч Тодда зазвичай триває кілька секунд або хвилин, але інколи може тривати один чи декілька днів.
Психосоціальні наслідки
Епілепсія негативно впливає на соціальний та психологічний стан хворих, які можуть зіткнутися із соціальною ізоляцією, дискримінацією або з розвитком інвалідності. До наслідків епілепсії також відносять академічну неуспішність та проблеми із працевлаштуванням. У хворих на епілепсію нерідко спостерігаються певні складнощі у навчанні, особливо це стосується дітей, хворих на епілепсію. Сім'ї хворих можуть потерпати від упереджень, які існують у суспільстві щодо епілепсії.
Деякі супутні розлади спостерігаються у хворих на епілепсію частіше, ніж загалом у популяції, що частково залежить від наявних епілептичних синдромів. До супутніх розладів відносять: депресію, тривожні розлади та мігрені. Синдром дефіциту уваги та гіперактивності у дітей, хворих на епілепсію, виникає від трьох до п'яти разів частіше, ніж у загальній популяції. Поєднання СДУГ та епілепсії може мати значний негативний вплив на поведінку, навчання та соціальну інтеграцію дитини. Також епілепсію частіше діагностують у хворих на аутизм.
Причини
Притаманні епілепсії симптоми можуть виникати з різних причин, у тому числі через наявність різноманітних захворювань. За визначенням, напади виникають спонтанно і не обумовлені безпосереднім загостренням будь-якої іншої хвороби. Першопричина виникнення нападів може полягати у спадкоємній обтяженості, морфологічних або метаболічних порушеннях, але у 60 % випадків встановити причину неможливо.Спадкові захворювання, природжені аномалії розвитку та вади розвитку найчастіше спостерігаються у пацієнтів молодшого віку, тоді як пухлини головного мозку й інсульти частіше спостерігаються в осіб похилого віку. Епілептичні напади можуть виникати внаслідок інших захворювань; якщо напад виникає з певної причини, наприклад, одразу після отримання травми голови, приймання токсичних речовин або із виникненням метаболічних розладів, говорять про епілептичний напад, який належить до більш загальної класифікації захворювань, при яких спостерігаються епілептичні синдроми, не пов'язані із власне епілепсією. У багатьох випадках причини виникнення епілептичного нападу можуть призвести до подальшого розвитку епілептичного синдрому, так званої «вторинної» епілепсії.
Генетичні причини
Вважається, що у більшості випадків епілепсія виникає з генетичних причин або пов'язана із ними. Деякі типи епілептичних нападів виникають через один дефектний ген (1—2 %); більшість розвивається в умовах комбінації генних та зовнішніх факторів. Поодинокі генні дефекти зустрічаються дуже рідко. Наразі відомо про більше ніж 200 дефектів у поодиноких генах. Дефектні гени спричиняють неналежне функціонування іонних каналів, білків, ГАМК-рецепторів та рецепторів, сполучених із G-білком.
Якщо на епілепсію хворий один з монозиготних близнюків, вірогідність виникнення захворювання в іншого близнюка становить 50—60 %. У випадку немонозиготних близнюків ця вірогідність дорівнює 15 %. Генералізовані епілептичні синдроми, на відміну від парціальних, добре корелюють із вірогідністю виникнення епілепсії в обох близнюків. У більшості випадків (70—90 %) в обох близнюків, хворих на епілепсію, спостерігаються епілептичні синдроми однакового характеру. Ризик розвинення епілепсії в інших близьких родичів хворого у п'ять разів вищий, ніж в цілому у популяції. Епілептичні синдроми спостерігаються в 1—10 % осіб із синдромом Дауна, і у 90 % осіб із синдромом Ангельмана.
Вторинна епілепсія
Епілепсію можуть спричиняти інші захворювання та патологічні стани: пухлини, інсульти, черепно-мозкові травми, інфекції центральної нервової системи в анамнезі, спадкові захворювання, а також внутрішньочерепні пологові травми. Пухлини головного мозку супроводжуються виникненням епілептичних синдромів майже у 30 % випадків, себто це є головною причиною виникнення епілепсії у майже 4 % всіх хворих. Ризик появи епілептичних синдромів вищий, якщо пухлина локалізована у скроневій долі та має низькі темпи росту. При інших осередкових утвореннях, таких як церебральні кавернозні мальформації та артеріовенозні мальформації, ризик виникнення епілептичних синдромів становить 40-60 %. Епілептичні синдроми спостерігаються у 2—4 % хворих, які перенесли інсульт. У Великій Британії інсульт спричиняє виникнення епілептичних синдромів у 15 % зареєстрованих випадків хвороби, а серед осіб похилого віку — у 30 % випадків. Вважається, що травми голови спричиняють появу епілептичних синдромів у 6-20 % випадків. При цьому струс мозку збільшує ризик виникнення епілепсії вдвічі, а черепно-мозкова травма — всемеро. Епілепсія виникає у майже 50 % осіб, що вижили після кульового поранення голови.
Ризик виникнення епілептичних синдромів після перенесеного менінгіту менший за 10 %; найчастіше судоми виникають під час перебігу цієї хвороби. Під час перебігу герпетичного енцефаліту ризик виникнення судом становить близько 50 %, причому ризик подальшого розвитку епілепсії сягає 25 %. У тих місцевостях, де часто реєструються випадки зараження свинячим солітером, що інколи призводить до розвитку нейроцистицеркозу, майже половина всіх випадків епілепсії пов'язана з інфікуванням цим паразитом. Епілепсія також може розвиватися внаслідок таких інфекцій головного мозку, як церебральна форма малярії, токсоплазмоз, і токсокароз. Появі епілептичних синдромів сприяє хронічний алкоголізм: в осіб, що споживають шість одиниць алкоголю на добу, вірогідність виникнення епілепсії вища в два з половиною рази. До інших факторів ризику відносяться хвороба Альцгеймера, розсіяний склероз, туберозний склероз і аутоімунний енцефаліт. Вакцинація не збільшує ризик виникнення епілептичних синдромів.Недоїдання як фактор ризику, який визначає розвиток епілепсії, зустрічається переважно у країнах, що розвиваються, втім достеменно невідомо, чи зв'язок із хворобою є прямим або опосередкованим.
Синдроми
Ряд епілептичних синдромів класифікують за віком маніфестації: синдроми, які виникають у неонатальному періоді, дитинстві, дорослому віці; синдроми, дебют яких не залежить від віку. Окремо виділяють синдроми, для яких характерні певні поєднання симптомів; синдроми, викликані певними метаболічними або морфологічними розладами; криптогенні синдроми (з невстановленою причиною). Уточнення епілептичних синдромів згідно існуючої класифікації найбільш можливе в дитячому віці. Так, у дитинстві найчастіше діагностуються доброякісна епілепсія дитячого віку (роландична) (2,8 випадків на 100.000 осіб), дитяча абсанс-епілепсія (0,8 випадків на 100.000 осіб) та ювенільна міоклонічна епілепсія (0,7 випадків на 100.000 осіб).Фебрильні судоми і доброякісні неонатальні судоми не належать до епілептичних синдромів.
Механізми розвитку
У нормі електрична активність мозку є асинхронною. Під час епілептичного нападу, через морфологічно- або функціонально-обумовлені порушення нормальної роботи мозку група нейронів головного мозку починає посилати аномальні, гіперсинхронні електричні розряди. Це зумовлює хвилю деполяризації, відому як пароксизмальний деполяризаційний зсув мембранного потенціалу.
У нормі, після того, як збуджуюча синаптична дія викликає збудження нейрону, цей нейрон на деякий час стає більш стійким до процесів збудження. Частково це відбувається завдяки дії гальмівних нейронів, зміні потенціалів на мембрані збуджуючого нейрону та дії аденозину. При епілепсії збуджувальні нейрони протягом цього періоду втрачають стійкість до процесів передачі збудження. Вважається, що причиною цьому є зміни у функціонуванні іонних каналів або хибне функціонування гальмівних нейронів. Це призводить до формування особливої ділянки, де можуть виникнути процеси самозбудження нейронів, так званого «епілептичного осередку». Інший механізм розвитку епілептичних нападів — підвищувальна регуляція збуджувальних процесів або знижувальна регуляція гальмівних процесів — може виникати внаслідок травм головного мозку. Під час цих процесів, відомих як епілептогенез розвиваються вторинні епілептичні синдроми. Причинний механізм може також критися у пошкодженні гемоенцефалічного бар'єру, коли речовини, що містяться у кровообігу, можуть потрапляти у тканини мозку.
Фокальні напади виникають за наявності патологічної активності в одній півкулі, тоді як генералізовані напади виникають за наявності осередків патологічної активності в обох півкулях головного мозку. Деякі типи епілептичних нападів здатні викликати структурні зміни в окремих областях головного мозку, тоді як інші подібних змін не викликають.Гліоз, загибель нейронів, а також атрофія деяких обмежених областей головного мозку пов'язані з розвитком епілепсії, але невідомо, чи зазначені структурні зміни виникають внаслідок епілептичних нападів, чи вони самі є причиною їх виникнення.
Діагноз
На практиці діагноз встановлюють за клінічним проявом нападів та описом подій, що передували нападу та відбулися після нього. Зазвичай проводять додаткові дослідження за допомогою методів електроенцефалографії та нейровізуалізації. Класифікувати окремий випадок згідно існуючої класифікації епілептичних синдромів не завжди можливо. У важких випадках застосовують метод довготривалого відеоспостереження під час реєстрації ЕЕГ.
Визначення
На практиці діагнозу «епілепсія» відповідають два або більше епілептичних напади, що виникли спонтанно із часовим проміжком більше ніж 24 години між ними; епілептичний напад визначається як минущі короткотривалі ознаки і симптоми, спричинені аномальною гіперактивністю нейронів головного мозку. Інший погляд визначає епілепсію як розлад, за якого зберігається ризик повторення епілептичних нападів у майбутньому після виникнення спонтанного одиночного нападу.
У 2005 році Міжнародна протиепілептична Ліга та Міжнародне бюро з епілепсії партнерські організації Всесвітньої організації охорони здоров'я у спільній заяві дали наступне визначення епілепсії — «Порушення мозкової діяльності, що характеризується стійкою схильністю до виникнення епілептичних нападів, а також нейробіологічними, когнітивними, психологічними та соціальними наслідками цього стану. Визначення (діагноз) епілепсії вимагає появи щонайменше одного епілептичного нападу.»
Класифікація
Всі випадки епілепсії класифікуються за типом нападу, причинними факторами, характером епілептичних синдромів, а також за особливостями клінічних проявів. За осередковими проявами розрізняють локалізаційно-обумовлені — фокальні (парціальні) напади, що виникають при появі епілептичного осередку в окремій ділянці однієї з півкуль, і (генералізовані напади) без осередкових проявів. Серед генералізованих нападів розрізняють: тоніко-клонічні, абсанси, міоклонічні, клонічні, тонічні й атонічні напади. Деякі типи нападів, наприклад, епілептичні спазми, не піддаються класифікації.
За попередньої класифікації фокальні (парціальні) напади поділяли на прості парціальні та складні парціальні. Наразі такий поділ визнано неактуальним, замість цього рекомендується описувати клінічний перебіг нападу.
Лабораторні дослідження
Дорослим пацієнтам обов'язково слід провести дослідження водно-сольового балансу, рівня глікемії та вмісту кальцію в організмі з метою виключення відповідних станів з низки причин виникнення епілепсії. За допомогою методу електрокардіографії слід виключити аритмії серця. Хоча проведення люмбальної пункції може допомогти діагностувати інфекційне захворювання центральної нервової системи, у щоденній клінічній практиці це не є доцільним. У дітей слід також провести біохімічні дослідження сечі та крові з метою виявлення метаболізму.
Високий рівень пролактину у крові під час перших 20 хвилин після нападу підтверджує його епілептичну, а не психогенну природу. Для діагностики парціальних нападів наявність пролактину у сироватці крові є менш інформативною. Епілептичний напад може статися навіть за нормального рівня пролактину, до того ж рівень пролактину у сироватці крові не допомагає відрізнити епілептичні напади від випадків непритомності. В рамках щоденної клінічної практики проводити дослідження рівня пролактину не рекомендовано.
ЕЕГ
За допомогою методу електроенцефалографії (ЕЕГ) можна оцінити електричну активність мозку, яка може свідчити про існування підвищеного ризику виникнення нападів. Запис електроенцефалограми показаний лише тим з пацієнтів, у яких присутні симптоми, що свідчать про вірогідність розвинення епілептичного нападу. Завдяки електроенцефалографії можна уточнити тип епілептичного нападу або епілептичного синдрому. У дітей запис енцефалограми зазвичай проводиться після другого нападу. Метод енцефалограми не можна використовувати з метою виключення діагнозу «епілепсія», до того ж у осіб, що не страждають на епілепсію, результати ЕЕГ можуть бути хибно-позитивними. У деяких клінічних випадках доцільно проводити ЕЕГ під час сну пацієнта або після тривалого періоду утримання від сну.
Діагностична візуалізація
З метою виявлення морфологічних порушень мозку, після першої появи судом, не пов'язаних із підвищенням температури тіла, рекомендоване проведення діагностичних досліджень за допомогою методів КТ та МРТ. Метод МРТ зазвичай є більш інформативним, окрім випадків, коли існує підозра на наявність внутрішньої кровотечі. В такому разі проводять КТ-дослідження, яке у подібних випадках є більш чутливим і більш доступним. Якщо пацієнт поступає до пункту медичної допомоги під час епілептичного нападу, але напад швидко минає, МРТ або КТ-дослідження можна провести пізніше. Зазвичай пацієнтам із підтвердженим діагнозом епілепсія не потрібне проведення МРТ або КТ-досліджень у динаміці, навіть за подальшого виникнення нападів.
Диференційний діагноз
Встановлення точного діагнозу потребує ретельного обстеження. Помилковий діагноз встановлюють у 5—30 % випадків. Імітувати епілепсію можуть ознаки і симптоми за інших захворювань і хворобливих станів, наприклад: непритомність, гіпервентиляція, мігрень, нарколепсія, панічні атаки і дисоційовані конвульсії. Дисоційовані конвульсії спостерігаються у п'ятої частини всіх пацієнтів, що проходять лікування у неврологічному стаціонарі, в той час як серед пацієнтів із дисоційованими конвульсіями діагноз епілепсія встановлюється приблизно у 10 % випадків. Диференційний діагноз вимагає обов'язкового проведення додаткових досліджень, оскільки дуже важко розрізнити епілептичні конвульсії від дисоційованих на підставі лише одного нападу.
Деякі стани у дітей можуть нагадувати епілептичні симптоми, наприклад: афективно-респіраторні напади, енурез, нічні страхи, тик і міоклонічний спазм. Вигинання спини може спостерігатися під час гастроезофагального рефлюкса. Деформація шиї у малюків може бути помилково розпізнана як тонічно-клонічні судоми.
Профілактика
У більшості випадків запобігти розвитку епілепсії неможливо, втім слід уживати заходів щодо уникнення травм голови, догляду за новонародженими під час пологів, а також обмеження популяції деяких паразитів типу свинячого солітера. Завдяки профілактичним заходам, спрямованим на запобігання інфікуванню цим паразитом у Центральній Америці, частота виникнення нових випадків у цьому регіоні знизилася на 50 %.
Тактика лікування
Стандартною тактикою лікування епілепсії є систематичний прийом медикаментів після того, як стався другий напад, але у випадку пацієнтів із групи підвищеного ризику прийом медикаментів слід розпочати вже після першого нападу. У деяких випадках призначається спеціальна лікувальна дієта, доцільна імплантація нейростимулятора або проведення хірургічного втручання.
Перша допомога
Щоб запобігти потраплянню слини в легені, під час тривання тоніко-клонічних судом слід покласти хворого на бік. Не слід розтискати постраждалому зуби або намагатися вкласти валок проти прикушування, оскільки це може викликати у постраждалого блювання, або ж призвести до поранення пальців рятівника. Слід прибрати всі небезпечні предмети, які можуть травмувати постраждалого.Спинна іммобілізація зазвичай непотрібна.
Якщо епілептичний напад триває більше 5 хвилин, або якщо протягом часу сталося два або більше епілептичних напади без повернення хворого до тями між ними, говорять про епілептичний статус, що вважається невідкладним станом. При цьому може виникнути необхідність підтримки або відновлення прохідності дихальних шляхів, для чого може знадобитися назофарінгіальний повітровід. При виникненні тривалих епілептичних нападів у домашніх умовах, рекомендовано покласти таблетку мідазоламу хворому під язик як першу медичну допомогу. Також можна застосувати діазепам у вигляді ректальних супозиторіїв. В умовах стаціонару перевагу віддають внутрішньовенному лоразепаму. Якщо введення двох доз бензодіазепінів не дає бажаного ефекту, рекомендоване призначення інших ліків, таких як фенітоїн. Епілептичний статус, що супроводжується судомами і не відповідає на лікування першої лінії, вимагає переміщення хворого до палати інтенсивної терапії і початку лікування медичними препаратами другої лінії, такими як тіопентон або пропофол.
Медичні препарати
Лікування епілепсії передбачає прийом протисудомних препаратів (антиконвульсантів) протягом всього життя. Вибір відповідного антиконвульсанту залежить від типу нападу, наявних епілептичних синдромів, супутніх препаратів та захворювань, а також від віку та способу життя хворого. Спочатку призначають один препарат; якщо він виявляється малоефективним, препарат замінюють на інший. Призначення двох протисудомних препаратів одночасно рекомендоване лише у тих випадках, коли не вдається контролювати напади за допомогою одного препарату. Ефективність першого препарату при монотерапії зазвичай відзначається у 50 % випадків; ефективність другого підібраного препарату при монотерапії становить близько 13 %, у той час як за допомогою третього підібраного препарату при монотерапії або під час комбінованої терапії із застосуванням двох препаратів одночасно вдається припинити прояви хвороби у 4 % випадків. Втім, незважаючи на протисудомну терапію, повторне виникнення епілептичних нападів реєструється у майже 30 % хворих.
Для лікування епілепсії застосовують різні види медичних препаратів. Як при парціальних, так і при генералізованих епілептичних нападах призначають фенітоїн, карбамазепін і вальпроєву кислоту. Форми випуску карбамазепіну із контрольованим вивільненням є настільки ж ефективними як і форми кармабазепіну із негайним вивільненням, до того ж можуть спричиняти менше побічних ефектів. У Великій Британії препаратами вибору при парціальних нападах є карбамазепін і ламотриджин, тоді як леветирацетам і вальпроєва кислота є препаратами другої лінії через високу вартість та більшу кількість побічних ефектів. Препарати вальпроєвої кислоти є препаратами вибору при генералізованих нападах, тоді як ламотриджин належить до препаратів другої лінії. Препарати вальпроєвої кислоти та етосуксимід рекомендовані при абсансах; препарати вальпроєвої кислоти особливо ефективні при міоклонічних, тонічних судомах і атонічних нападах. Якщо за допомогою відповідного препарату вдається добре контролювати напади, рутинне визначення рівня препарату в крові не потрібне.
Найдешевший протисудомний препарат — фенобарбітал, що коштує близько $5 доларів США на рік. Відповідно до рекомендацій ВООЗ, фенобарбітал є препаратом вибору у країнах, що розвиваються, тож фенобарбітал переважно використовують у цих країнах. Втім, у багатьох країнах фенобарбітал належить до препаратів суворого обліку.
За різними даними побічні ефекти від протисудомних ліків спостерігаються у 10-90 % хворих. Більшість побічних ефектів не мають тяжкого характеру і є дозозалежними. До побічних ефектів належать різкі перепади настрою, сонливість, хитання під час ходи. Побічні ефекти, що виникають під час прийому інших препаратів, не залежать від дози: висипи на шкірі, гепатотоксичність або пригнічення функцій кісткового мозку. Майже чверть хворих на епілепсію припиняють прийом ліків через появу небажаних ефектів. Прийом деяких препаратів під час вагітності пов'язаний із виникненням дефектів розвитку у новонароджених. Особливо це стосується прийому препаратів вальпроєвої кислоти у першому триместрі. Незважаючи на це, зазвичай лікування не припиняють, оскільки вважається, що медикаментозно неконтрольована епілепсія становить більшу загрозу для хворого, ніж потенційні побічні ефекти ліків.
Поступове зниження дози може бути доцільним у пацієнтів, у яких останній епізод хвороби стався два-чотири роки тому; втім у більшості пацієнтів спостерігається схильність до появи повторних нападів, найчастіше протягом перших шести місяців. Більше 70 % дітей та 60 % дорослих із медикаментозно контрольованою епілепсією можуть в кінцевому підсумку припинити лікування.
Хірургічне втручання
Для пацієнтів із парціальними епілептичними нападами, які не піддаються консервативному лікуванню, існує можливість хірургічного лікування епілепсії. Операція призначається лише після того, як напади не вдалося контролювати за допомогою щонайменше двох або трьох типів медикаментів. Метою хірургічного втручання є повне усунення нападів, чого вдається досягнути у 60-70 % випадків. Серед загальноприйнятих видів хірургічних втручань — резекція гіпокампа шляхом проведення темпоральної лобектомії, видалення пухлин, видалення частин неокортекса. Метою інших видів хірургічних втручань, наприклад, каллозотомії, є зменшення частоти нападів. У багатьох випадках після операції пацієнти можуть поступово припинити прийом ліків.
Пацієнтам із медикаментозно неконтрольованою епілепсією, яким не показане хірургічне лікування, може бути проведено нейростимуляцію у вигляді стимуляції блукаючого нерва, глибокої стимуляції головного мозку та імплантації нейростимулятора RNS.
Інше
У 30—40 % випадків епілепсії у дітей напади вдається контролювати за допомогою кетогенної дієти з високим вмістом жирів, низьким вмістом вуглеводів і достатнім вмістом білків. Близько 10 % пацієнтів вдається дотримуватись дієти протягом кількох років, у 30 % хворих виникають закрепи та інші небажані ефекти. Менш радикальні дієти також можуть бути ефективними, до того ж їх простіше дотримуватись. Причини ефективності кетогенної дієти невідомі. Згідно з деякими відомостями, частота виникнення нападів може зменшуватись із виконанням фізичних вправ.
Уникання провокуючих факторів також може зменшити частоту виникнення епілептичних нападів. Наприклад, особам, у яких мерехтіння може спричинити появу нападів, рекомендовано уникати відеоігор, не дивитися кіно на великому екрані або носити темні окуляри. Відомі твердження, що собаки-помічники для хворих на епілепсію здатні попереджувати своїх хазяїв про наближення нападу. Втім ґрунтовних доказів на користь цього твердження немає.Методи біологічного зворотного зв'язку із застосуванням результатів ЕЕГ можуть бути корисними для хворих із фармакорезистентною формою епілепсії. Втім не слід припиняти медикаментозну терапію під час лікування суто психологічними методами.
Альтернативна медицина
Не існує надійних науково обґрунтованих доказів ефективності методів альтернативної медицини, включаючи акупунктуру, психологічні методи,вітаміни,йогу. Лікувальний ефект від споживання марихуани науково не обґрунтований. Наукових доказів на користь ефективності мелатоніну при епілепсії наразі недостатньо.
Прогноз

Повне одужання від епілепсії неможливе, але за проведення медикаментозної терапії вдається контролювати напади у 70 % випадків. Стримувати прояви хвороби за допомогою медикаментозної терапії вдається у більше ніж 80 % хворих із генералізованими нападами, в той час як серед пацієнтів із парціальними нападами цей показник становить 50 %. Одним із факторів віддаленого результату є кількість нападів, що сталася у перші пів року. Серед інших факторів, які негативно впливають на віддалений результат — терапевтичний ефект первинного лікування, генералізований характер нападів, наявність епілепсії в анамнезі, супутні психіатричні розлади та наявність на ЕЕГ комплексів, що свідчать про генералізовану епілептиформну активність головного мозку. У країнах, що розвиваються, близько 75 % пацієнтів отримують невідповідне лікування або взагалі не звертаються до лікаря. У країнах Африки лікування не отримують майже 90 % хворих на епілепсію. Частково це пов'язане із відсутністю ліків на ринку або їхньою високою вартістю для населення.
Смертність
Серед хворих на епілепсію рівень смертності вищий у 1,6—4,1 рази, ніж в цілому у популяції. Найчастіше смерть настає з таких причин: вплив причинних факторів виникнення судом, епілептичний статус, самогубство, отримання травми, а також раптова неочікувана смерть при епілепсії. При цьому смерть при епілептичному статусі настає внаслідок причинних факторів виникнення судом, а не через пропущений прийом протисудомних препаратів. Серед хворих на епілепсію спостерігається підвищений ризик самогубства, вищий у 2-6 разів ніж в цілому у популяції. Першопричини цього невідомі. Раптова неочікувана смерть при епілепсії лише частково пов'язана із частотою виникнення генералізованих тоніко-клонічних нападів і спостерігається лише у 15 % випадків. Методи запобігання раптовій неочікуваній смерті при епілепсії наразі невідомі. Найбільший відсоток летальних наслідків при епілепсії спостерігається серед пацієнтів похилого віку. При цьому ризик летальних наслідків нижчий у хворих на епілепсію невідомої етіології. За деякими оцінками, у Великій Британії можливо попередити від 40 до 60 % летальних випадків при епілепсії. У країнах, що розвиваються, більшість летальних випадків при епілепсії пов'язані з отриманням травми при падінні тими хворими, які не отримували належного лікування, а також з виникненням епілептичного статусу.
Епідеміологія
Епілепсія — одне з найпоширеніших тяжких неврологічних захворювань, на яке хворіють близько 65 мільйонів людей у світі. Епілепсія спостерігається в 1 % населення у віці до 20 років та у 3 % населення у віці до 75 років. Чоловіки хворіють частіше за жінок, втім загальна різниця є незначною. Більшість (80 %) хворих на епілепсію проживають у країнах, що розвиваються.
Число хворих із активним перебігом хвороби дорівнює 5—10 на 1000, при цьому активним перебігом епілепсії вважається наявність щонайменше одного нападу протягом останніх п'яти років. Кожен рік у розвинутих країнах епілепсію діагностують 40—70 особам на 100 000, а у країнах, що розвиваються, — 80—140 особам на 100 000. До факторів ризику відноситься також бідність, як проживання в економічно нерозвинутій країні, так і замалий статок порівняно із загальнонаціональними показниками. В економічно розвинутих країнах епілепсія діагностується переважно у дітей і осіб похилого віку. У країнах, що розвиваються, перша маніфестація епілепсії зазвичай трапляється у дітей шкільного віку і підлітків через високий відсоток інфекційних захворювань і отримання травм. У період між 1970 і 2003 роками було зареєстровано меншу кількість випадків у дітей, і більшу — в осіб похилого віку. Це пояснюється вищими показниками виживаності після інсульту серед осіб похилого віку.
Ставлення до епілепсії у минулому
Згідно з найдавнішими записами медичного характеру, люди хворіли на епілепсію ще до часів документованої історії. У Стародавньому світі епілепсія вважалася особливим духовним станом. Найдавніший у світі опис епілептичного нападу було знайдено у тексті, записаному аккадською мовою (мовою стародавньої Месопотамії) близько 2000 р. до н. е. В особу, про яку йшлося у тексті, вселилося місячне божество, тож над нею було проведено ритуал екзорцизму. Згідно Кодексу Хаммурапі (близько 1790 до н. е.), серед інших причин, з яких дозволялося повернути купленого раба, були й напади епілепсії, а у Папірусі Едвіна Сміта (близько 1700 до н. е.) містяться описи епілептичних судом.
Найдавніший відомий детальний опис самої хвороби міститься у вавилонському клинописному медичному трактаті Sakikkū, датованому 1067—1046 рр. до н. е. У цьому тексті йдеться про ознаки і симптоми захворювання, методи лікування та можливі наслідки хвороби, а також про особливості перебігу різних типів епілептичних нападів. Оскільки давні люди не розуміли біомедичної природи захворювання, вони вважали, що напади викликають злі духи, які оволодівають людиною, і вважали за потрібне проводити ритуали духовного очищення. Близько 900 року до н. е. Пунарвасу Атрея визначав епілепсію як втрату свідомості; це визначення потрапило і до аюрведичного тексту Чарака-самхіта (близько 400 до н. е.).

Серед давніх греків розуміння природи епілепсії було неоднозначним. Вони вважали, що епілепсія — це форма одержимості духами, але одночасно пов'язували епілептичні напади із божественним втручанням. Одна з назв цієї хвороби означає священна хвороба. Епілепсія згадується у багатьох давньогрецьких міфах і пов'язана з місячними богинями Селеною і Артемідою, які насилали цю хворобу на тих, хто їм завинив. Греки вважали, що на епілепсію страждав міфічний герой Геркулес і давньоримський політичний діяч Юлій Цезар. Втім зовсім іншого погляду на походження епілепсії дотримувались учні школи Гіппократа. У п'ятому сторіччі до н. е. Гіппократ заперечував погляди, за якими епілептичний стан мав містичне або божественне походження. У своєму чи не найвідомішому творі Про священну хворобу Гіппократ висловив думку, що епілепсію насилають не боги, і що причина хвороби криється у мозку, отже, може піддаватися лікуванню. Тих, хто вважав, що ця хвороба має надприродне походження, Гіппократ звинувачував у неуцтві і розповсюдженні забобонів. Гіппократ припускав, що важливою причиною появи хвороби є спадковість, зробив висновки про гірші наслідки епілепсії, якщо перші напади хвороби сталися у дитинстві, а також звернув увагу на різноманітність ознак хвороби й на існуючі пересуди щодо цього захворювання у суспільстві. Гіппократ не називав хворобу священною, натомість він використовував власний термін — велика хвороба, який згодом перетворився на сучасний термін великий епілептичний припадок, який позначає генералізовані судоми при епілепсії. Незважаючи на те, що у своїй ґрунтовній праці Гіппократ детально пояснював можливі біологічні причини виникнення епілепсії, його ідеї не знайшли підтримки у сучасників. Втручання злих духів продовжували вважати причиною епілепсії аж до 17 століття.
У суспільстві хворих на епілепсію уникали, їх соромились і навіть ув'язнювали майже у всі часи; у госпіталі Сальпетрієр, де зародилася сучасна неврологія, лікар Жан-Мартен Шарко спостерігав, як хворих на епілепсію утримували поряд з психічно хворими, особами із хронічною формою сифілісу та неосудними злочинцями. У Давньому Римі епілепсія була відома як Morbus Comitialis ('комітетська хвороба'), і сприймалася як кара богів. На півночі Італії епілепсію колись називали хворобою Святого Валентина.
Перші ефективні антиконвульсанти з групи бромідів з'явились у середині 1800-х років. З сучасних препаратів першим було синтезовано фенобарбітал — у 1912 році, а фенитоін почали вживати у клінічній практиці з 1938.
Епілепсія у суспільстві і культурі
Стигматизація
З проявами соціальної стигматизації стикаються майже всі хворі на епілепсію. Стигматизація може негативно впливати на економічний, соціальний і культурний аспекти життя хворих. В Індії та Китаї наявність епілепсії у нареченої або нареченого може перешкодити шлюбу. Подекуди у віддалених куточках світу люди досі вважають, що епілепсія пов'язана з прокляттям. У Танзанії, як і в інших африканських країнах, вважається, що епілепсія виникає внаслідок отруєння або втручання злих духів, чаклунів, а також існують необґрунтовані побоювання, що ця хвороба є заразною, що не підтверджено жодними доказами. До 1970 року на території Великої Британії існували закони, які перешкоджали хворим на епілепсію брати шлюб. Через соціальну стигматизацію деякі хворі можуть заперечувати, що в них виникали епілептичні напади.
Економічний аспект хвороби
Прямі збитки від епілепсії у США дорівнюють майже одному мільярду доларів. У 2004 році в Європі економічні збитки, пов'язані з епілепсією, сягнули 15,5 мільярдів євро. В Індії видатки, пов'язані з епілепсією, становлять близько 1,7 мільярдів доларів США, тобто 0,5 % від ВВП. У США виклики невідкладної медичної допомоги пов'язані з епілепсією у 1 % випадків (в педіатричній практиці — 2 %).
Керування транспортними засобами
Хворі на епілепсію мають майже вдвічі більший ризик потрапити у ДТП, через що у багатьох країнах світу їм не дозволяється водити транспортні засоби, або дозволяється лише за виконання певних умов. У деяких країнах лікар зобов'язаний поінформувати ліцензуючі органи про виникнення в особи епілептичного нападу, у той час як в інших країнах лікарі можуть тільки порадити хворому самому звернутися до ліцензуючого органу. Обов'язкове звітування лікарів перед ліцензуючими органами існує у Швеції, Австрії, Данії та Іспанії. У Великій Британії та Новій Зеландії хворий має сам звернутися у відповідні інстанції, а лікар може це лише проконтролювати. У різних провінціях Канади, штатах США й Австралії існують різні вимоги щодо звітування у ліцензуючі органи. Більшість хворих на епілепсію із добре контрольованою формою хвороби можуть отримати водійські права. У різних країнах існують різні вимоги до періоду ремісії. У багатьох країнах після останнього нападу має пройти від одного до трьох років. У США цей період залежить від кожного окремого штату і варіюється від трьох місяців до одного року.
Особам із епілепсією або судомами забороняється керувати літальними апаратами. У Канаді особа із лише одним епілептичним нападом в анамнезі може отримати льотне свідоцтво обмеженої дії після того, як від нападу минуло п'ять років, за умови задовільного медогляду. До цієї категорії також належать особи із фебрильними судомами та медикаментозно викликаними судомами. У США Федеральне управління цивільної авіації забороняє хворим на епілепсію отримувати свідоцтво пілота комерційної авіації. Дуже рідко виключення робиться для осіб із одиночним судомним епізодом або з фебрильними судомами в анамнезі, якщо за відсутності медикаментозного лікування судоми не повторювались. У Великій Британії вимоги до отримання необмеженого національного свідоцтва приватного пілота такі самі, що й до свідоцтва професійного водія. Ці документи надаються за відсутності нападів протягом десяти років без отримання медикаментозного лікування. Особи, які не задовольняють цим вимогам, можуть отримати обмежену ліцензію за відсутності нападів протягом п'яти років.
Організації підтримки хворих на епілепсію
Існує ряд неурядових організацій, що надають підтримку хворим на епілепсію та їхнім сім'ям. Серед них — Об'єднана рада Великої Британії та Ірландії з питань епілепсії. З 2008 року кожного 26 березня, у «фіолетовий день», щорічно проводять акції з підвищення поінформованості суспільства щодо проблем, пов'язаних з епілепсією. Серед інших подібних заходів — «Вихід з темряви» (англ. Out of the Shadows), спільна акція ВООЗ, Міжнародної протиепілептичної Ліги й Міжнародного бюро з епілепсії.
Дослідження
Методика передбачення епілептичних нападів полягає у спостереженні за електричною активністю мозку за допомогою ЕЕГ до виникнення нападів. На 2011 рік жодного ефективного механізму для передбачення епілептичних нападів немає. Явище кіндлінгу, коли повторювальний вплив провокуючих напади факторів урешті-решт підвищує чутливість організму до нього, було використане для створення тваринної моделі епілепсії.
Вивчається ефективність генної терапії при деяких типах епілепсії. Ефективність медичних препаратів, які впливають на функції імунної системи, наприклад імуноглобулінів для внутрішньовенного введення, не доведена. На 2012 рік ефективність неінвазивних стереотаксичних радіохірургічних втручань порівняна із ефективністю стандартних хірургічних операцій при епілепсії.
Епілепсія в інших тварин
Епілепсія зустрічається у деяких видів тварин, зокрема, у собак та котів, до того ж серед усіх захворювань головного мозку у собак епілепсія зустрічається найчастіше. Зазвичай епілепсія у тварин лікується за допомогою протисудомних препаратів, таких як фенобарбітал або броміди — у собак, та фенобарбітал у котів. У той час, як генералізовані судоми у коней розпізнати легко, для встановлення вірного діагнозу при негенералізованих судомах може знадобитися ЕЕГ.
Джерела
- Особлива дитина. Епілепсія: виходимо з тіні: путівник для педагогів / А. А. Колупаєва, В. Ю. Мартинюк, І. А. Марценковський [та ін.] ; М-во освіти і науки України, Нац. акад. пед. наук України, Ін-т спец. педагогіки, М-во охорони здоров'я України, ДЗ «Укр. мед. центр реабілітації дітей з органіч. ураженням нерв. системи М-ва охорони здоров'я України». — Київ: Люди в білому, 2014. — 47 с. ; 21 см. — (Серія «Інклюзивна освіта»). — Бібліогр.: с. 43—47. — 1 000 пр. — ISBN 978-966-97303-8-1
- National Institute for Health and Clinical Excellence (January 2012). The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care. National Clinical Guideline Centre.
- World health organization, Department of mental health and substance abuse, Programme for neurological diseases and neuroscience ; Global campaign against epilepsy ; International league against epilepsy (2005). Atlas, epilepsy care in the world, 2005 (pdf). Geneva: Programme for Neurological Diseases and Neuroscience, Department of Mental Health and Substance Abuse, World Health Organization. ISBN 92-4-156303-6.
Посилання
- ЕПІЛЕПСІЯ // Фармацевтична енциклопедія
- ЕПІЛЕПСІЯ // ЕСУ
- Єпілєпсія // Ганна Дидик-Меуш. Українська медицина. Історія назв. — Львів: Інститут українознавства ім. І. Крип'якевича НАН України, 2008. — С. 316—324. ISBN 978-966-02-5048-2.
- ПРОТИЕПІЛЕПТИЧНІ ПРЕПАРАТИ // Фармацевтична енциклопедія
- В. Ф. Кисільов. Медичний російсько-український словник. 1928. — С. 45
- А. Кримський, С. Єфремов. Російсько-український академічний словник 1924–33 рр.
- 26 березня Фіолетовий день (День хворих на епілепсію)
|