Менінгіт
| Менінгіт | |
|---|---|
| Спеціальність | неврологія і інфекційні хвороби |
| Симптоми | головний біль, гарячка, нудота, фотофобія, менінгеальний синдром і блювання |
| Причини | Streptococcus pneumoniae, менінгокок, Haemophilus influenzae, Listeria monocytogenesd, вірус і cranial leak of cerebrospinal fluidd |
| Метод діагностики | неврологічне обстеження, люмбальна пункція, оптичний мікроскоп, мікробіологічна культура, вірусна культура і ПЛР |
| Ведення | фармакотерапія, стероїди, антибіотик і противірусні препарати |
| Препарати | флуцитозин, міноциклінd, flucloxacillind, цефтріаксон, амікацин і офлоксацин |
| Класифікація та зовнішні ресурси | |
| МКХ-10 | G00-G03 |
| DiseasesDB | 22543 |
| MedlinePlus | 000680 |
| eMedicine | emerg/390 |
| MeSH | D008581 |
| | |
Менінгіт (лат. meningitis, від meninx — «мозкова оболона», лат. -itis — запальний процес) — запалення мозкових оболон (meninges), які покривають головний і спинний мозок. Запалення можуть спричинити віруси, бактерії або інші мікроорганізми. Менінгіт становить небезпеку для життя людини, тому це захворювання є невідкладним станом.
Менінгіти патоморфологічно поділяють на:
- лептоменінгіти — запалення м'якої і павутинної мозкових оболон.
- пахіменінгіти — запалення твердої мозкової оболони.
Але в клінічній практиці під терміном «менінгіт» зазвичай розуміють запалення саме м'якої мозкової оболони.
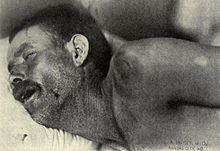
Найпоширенішими симптомами менінгіту є головний біль і ригідність потиличних м'язів, інші менінгеальні симптоми одночасно з гарячкою, сплутаністю свідомості або зміненим станом свідомості, блюванням, чутливістю до світла (фотофобія) або гучного шуму (фонофобія чи акузофобія). У дітей іноді (на початковій стадії) виявляють тільки неспецифічні симптоми, такі як дратівливість і сонливість. Якщо з'являється висип, то це може вказувати на наявність комбінованої форми менінгококової інфекції (менінгококцемія + менінгіт).
Для діагностики або виключення менінгіту використовують люмбальну пункцію. У спинномозковий канал вводять голку для взяття спинномозкової рідини (СМР), яку досліджують у медичній лабораторії.
Лікування при менінгіті полягає в невідкладному застосуванні антибіотиків та, іноді, при серозних вірусних менінгітах — противірусних препаратів. Крім того, можна використовувати глюкокортикостероїди для лікування набряку-набухання головного мозку. Менінгіт, особливо при затримці з лікуванням, може призвести до смерті, серйозних ускладнень: глухоти, епілепсії, гідроцефалії і когнітивних розладів. Деяким видам менінгіту (наприклад, менінгококовому, пневмококовому, спричиненому вірусом епідемічного паротиту), можна запобігти через вакцинацію.
Зміст
Історичні відомості
Деякі дослідники вважають, що менінгіт як захворювання описав Гіппократ, окрім того, за даними істориків явище менінгізму було відоме такому лікарю доренесансної епохи, як Ібн-Сіна.Перші достовірні клінічні описи, скоріше за все, однієї з форм менінгококової інфекції — менінгококового менінгіту, зробили у XVII столітті англійські лікарі Томас Вілліс і Томас Сиденгам. Опис туберкульозного менінгіту, який у ті часи називали «набряком мозку», також приписують единбурзькому лікареві серу Роберту Вайєтту, який склав звіт про розтин, датований 1768 роком, хоча зв'язок між туберкульозом та його збудником був встановлений лише у наступному сторіччі.
Перший значний спалах епідемічного менінгококового менінгіту був описаний у Женеві у 1805 році Гаспаром Вієссе. Невдовзі після цього були описані інші епідемії захворювання у Європі та Сполучених Штатах. Перший звіт про епідемію в Африці датований 1840 роком. Африканські епідемії стали частими у XX-му сторіччі, починаючи з великої епідемії, яка у 1905—1908 роках охопила Нігерію та Гану.
Вперше збудника бактеріального менінгіту виявив австрійський бактеріолог Антон Вексельбаум, який у 1887 році описав менінгококи. У ранніх звітах рівень летальності був дуже високим (більше ніж 90 %). У 1906 році на конях були проведені випробування імунної сироватки, яка була розроблена американським науковцем Саймоном Флекснером та значно зменшила летальність від менінгококових захворювань. У 1944 році було вперше доведено ефективність лікування бактеріального менінгіту пеніциліном. Впровадження у другій половині XX-го сторіччя вакцин проти гемофільної палички призвело до значного зменшення випадків гемофільного менінгіту, а у 2002 році було доведено, що застосування кортикостероїдів значно покращує прогноз лікування бактеріального менінгіту.
Етіологія
Зазвичай менінгіт виникає внаслідок інфікування різними мікроорганізмами. Більшість випадків спричинюють віруси. Бактерії, грибки та найпростіші є поширеними причинами менінгіту. Також він може виникнути через деякі неінфекційні причини. Термін «серозний менінгіт» стосується випадків, де є серозні зміни в лікворі, немає ознак гнійної інфекції. Зазвичай такий вид менінгіту притаманний вірусам. Його також можуть спричинити спірохети, включаючи Treponema pallidum (збудника сифілісу) і Borrelia burgdorferi (збудника хвороби Лайма).
Бактеріальний
Бактерії найчастіше спричинюють гнійний менінгіт, проте деякі породжують і серозний менінгіт. Види бактерій, що спричинюють бактеріальний менінгіт, різні у різних вікових групах хворих.
- Для недоношених малюків та новонароджених віком до трьох місяців найчастішими збудниками є стрептококи групи Б (підтип III, що зазвичай знаходяться у вагіні та є основною причиною зараження протягом першого тижня життя) і бактерії, що зазвичай перебувають у шлунково-кишковому тракті, такі як кишкова паличка (містить антиген K1). Бактерії роду Listeria можуть уражати новонароджених і відбуваються навіть епідемії.
- Старших дітей зазвичай уражають Neisseria meningitidis (менінгококи) та Streptococcus pneumoniae (пневмокок) (серотипи 6, 9, 14, 18 і 23), а тих віком менше п'яти років — гемофільна паличка типу B (у країнах, де не проводять вакцинацію).
- У дорослих менінгококи та пневмококи разом спричиняють 80 % випадків бактеріального менінгіту. Ризик інфікування бактеріями роду Listeria підвищений у людей віком понад 50 років. Після початку застосування пневмококової вакцини рівень захворювання пневмококовим менінгітом знизився як у дітей, так і у дорослих.
Недавня черепно-мозкова травма може спричинити проникнення бактерій з носа до мозкових оболон. Аналогічно, різноманітні пристрої, присутні в мозку чи м'якій мозковій оболоні, наприклад мозковий шунт, екстравентрикулярний дренаж або резервуар Оммая збільшують ризик менінгіту. У таких випадках, більш імовірне інфікування стафілококами, псевдомонадами, та іншими грам-негативними бактеріями. Ці патогени також пов'язують із менінгітом у хворих з імунодефіцитами. Інфекційне ураження в області голови та шиї, зокрема середній отит чи мастоїдит, можуть призвести до менінгіту у невеликої кількості людей. Власники кохлеарних імплантатів зазнають підвищеного ризику пневмококового менінгіту.
Туберкульозний менінгіт, який спричиняють Mycobacterium tuberculosis, найбільш типовий для мешканців країн, де туберкульоз є ендемічним, але також зустрічається і в людей з імунними проблемами, такими як СНІД.
Рецидивний бактеріальний менінгіт може бути спричинений анатомічними дефектами, вродженими чи набутими, або розладами імунної системи. Анатомічні дефекти призводять до прямого контакту між зовнішнім середовищем та нервовою системою. Найпоширенішим дефектом, що призводить до рецидивного менінгіту, є перелом черепа, а саме ьакі переломи, що зачіпають основу черепа чи поширюються до навколоносових пазух та пірамід скроневої кістки. Приблизно 59 % випадків рецидивного менінгіту мають місце через такі анатомічні дефекти, 36 % спричинює імунодефіцит (наприклад, недостатність комплементу, що призводить, зокрема, до рецидивного менінгококового менінгіту), та 5 % випадків зумовлюють тривалі інфекційні запалення в зонах, прилеглих до м'яких мозкових оболон.
Вірусний
До вірусів, що часто спричинюють менінгіт, який за характером є серозним, належать численні ентеровіруси. Рідше це віруси простого герпесу, 1 і 2-о типів, вірус вітряної віспи та оперізуючого герпесу, епідемічного паротиту, ВІЛ та вірус лімфоцитарного хоріоменінгіту.
Грибковий
Існують кілька факторів ризику виникнення грибкового менінгіту, включаючи вживання імунодепресантів (наприклад, після трансплантації органів), ВІЛ-інфекція, та втрата імунітету, пов'язана зі старінням. Він нетиповий для людей з нормальною імунною системою, але може поширюватися через внутрішньолікарняну передачу. Розгортання симптомів зазвичай поступове, головний біль та гарячка можуть тривати щонайменше пару тижнів до моменту, коли буде поставлено діагноз. Найпоширенішим грибковим менінгітом є криптококовий менінгіт, який спричинює Cryptococcus neoformans. Криптококовий менінгіт виникає практично завжди при СНІДі. До інших грибків, що можуть спричинити менінгіт, належать Histoplasma capsulatum, Coccidioides immitis, Blastomyces dermatitidis та Candida.
Паразитарний
Паразитів часто вважають причиною захворювання при домінуванні еозинофілів (тип білих кров'яних тілець) у спинномозковій рідині. Найпоширенішими паразитарними збудниками і хворобами, які призводять до менінгіту, вважаються Angiostrongylus cantonensis, Gnathostoma spinigerum, Baylisascaris procyonis, шистосомози, цистицеркоз, токсокароз, парагонімоз тощо.
Неінфекційний
Менінгіт може мати місце в результаті кількох неінфекційних причин: поширення раку до м'якої мозкової оболони (злоякісний або неопластичний менінгіт) і певні препарати (в основному нестероїдні протизапальні препарати, антибіотики та внутрішньовенний імуноглобулін). Також його можуть спричинювати певні запальні процеси, такі як саркоїдоз (який при такому ускладненні називають нейросаркоїдозом), захворювання сполучної тканини, наприклад системний червоний вовчак та певні форми васкуліту як то хвороба Бехчета зокрема.Епідермоїдні та дермоїдні кісти можуть стати причиною менінгіту через вивільнення вмісту кіст у субарахноїдальний простір.Менінгіт Молларе — це синдром рецидивних епізодів серозного менінгіту; вважається, що його причиною може бути вірус простого герпесу типу 2.
Епідеміологічні особливості
Хоча менінгіт є захворюванням, яке підлягає обов'язковій реєстрації у багатьох країнах світу, точна кількість випадків невідома. Щорічно у країнах Західного світу на кожні 100 тисяч осіб припадає 3 випадки захворювання. Дослідження серед населення виявили, що найпоширенішим є вірусний менінгіт (10,9 випадків на 100 000 осіб), а найсприятливішою для цього захворювання порою року є літо. Країни Африки на південь від Сахари потерпають від хронічної епідемії менінгококового менінгіту, через що цей регіон назвали «менінгітним поясом». Епідемії здебільшого припадають на сухий сезон (з грудня по червень), і можуть тривати від двох до трьох років, стихаючи після настання сезонів дощів. У цьому регіоні з низьким рівнем медичної допомоги кількість випадків захворювання на 100 тисяч осіб становить 100—800. Під час найбільшої в історії епідемії, яка накрила весь регіон у 1996—1997 роках, було зафіксовано більше 250 тисяч випадків хвороби, 25 тисяч з яких закінчилися смертю хворих.
Менінгококовий менінгіт перетворюється в епідемії в регіонах із великою щільністю населення, у місцях його скупчення — у військових частинах під час мобілізації, студмістечках, гуртожитках та під час щорічного хаджу Незважаючи на недостатній рівень досліджень циклів епідемії в Африці із розвитком епідемій у менінгітному поясі пов'язують деякі фактори, в тому числі: медичні умови (імунологічний сприйнятливість населення), демографічні умови (міграцію та переміщення значної частини населення), соціоекономічні умови (перенаселеність та погані умови життя), кліматичні умови (посуха та пилові бурі) та супутні гострі респіраторні інфекції..
Причини регіонального поширення бактеріального менінгіту у значній мірі відрізняються: у той час, як більшість випадків захворювання у країнах Європи спричинена збудниками N. meningitidis груп B та C, у країнах Азії на Африки переважають збудники групи A, які є основною причиною епідемій у менінгітному поясі, зумовлюючи близько 80-85 % зареєстрованих випадків менінгококового менінгіту.
Найчастіше менінгіт розвивається внаслідок повітряно-крапельного механізму передачі інфекції. Резервуари та шляхи інфікування залежать від етіологічного чинника. Резервуаром є найчастіше хворі люди або ж носії, рідше — домашні та дикі тварини, як то при лістеріозі, також птахи при зараженні Cryptococcus neoformans або ж довкілля, як при зараженні цвілевими грибами. Шлях інфікування залежить від збудника — повітряно-крапельно, через безпосередній контакт, за допомогою переносників — комарів, кліщів (флавівіруси, борелії), аліментарний шлях (при лістеріозі), рідше інший.
Патогенез
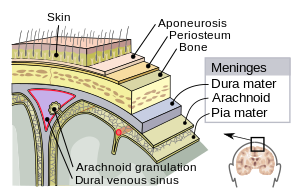
Мозкові оболони — три мембрани, які, разом із спинномозковою рідиною, захищають головний та спинний мозок (центральну нервову систему). М'яка мозкова оболона є дуже ніжною непроникною мембраною, яка щільно прилягає до поверхні мозку, повторюючи всі найдрібніші контури. Павутинна мозкова оболона (названа так через свою схожість на павутиння) — це шар, що вільно прилягає до м'якої мозкової оболони зверху. Субарахноїдальний простір розділяє павутинну оболону мозку та мембрани м'якої оболони і заповнений спинномозковою рідиною. Найвіддаленіша мембрана — тверда мозкова оболона, яка є щільною міцною мембраною, приєднаною до павутинної оболони та черепа.
При менінгіті збудники досягають м'якої мозкової оболони одним із шляхів: через виникнення запалення у верхних відділах респіраторної системи, через кровотік (часто бактерії), або прямий контакт між м'якою мозковою оболоною та довкіллям ззовні через наявність дефекту в решітчастій кістці. У свою чергу, часто цьому передують вірусні інфекції, що руйнують звичний бар'єр, який забезпечують слизові оболонки. Коли бактерії потрапляють до кровотоку, вони попадають у субарахноїдальний простір у місцях, де гематоенцефалічний бар'єр найуразливіший — наприклад, судинне сплетіння. Пряме інфікування спинномозкової рідини може стати результатом постійних встановлених пристроїв, переломів черепа чи інфекції носоглотки або носових синусів, коли формується канал із субарахноїдальним простором; дуже рідко виявляють вроджені дефекти твердої мозкової оболони. Зрідка менінгіт виникає внаслідок інвазії через септичні тромби або остеомієлітичну ерозію з уражених суміжних структур. Менінгіт у новонароджених може виникати через ураження під час пологів збудниками, які колонізували кишковий або статевий тракт матері, або тими мікроорганізмами, які передаються від персоналу дитячого садка або доглядальників вдома.
Значне запалення у субарахноїдальному просторі, що має місце під час менінгіту, не є прямим результатом бактеріальної інфекції, але може значною мірою бути результатом реакції імунної системи на бактерії, які потрапили до центральної нервової системи. Коли компоненти бактеріальної клітинної мембрани ідентифікуються імунними клітинами мозку (астроцитами та клітинами мікроглії), вони реагують шляхом вивільнення великої кількості цитокінів — гормоноподібних медіаторів, які залучають інші імунні клітини та стимулюють інші тканини до участі в імунній відповіді. Гематоенцефалічний бар'єр стає менш захищеним, що призводить до «вазогенного» набряку головного мозку. Велика кількість білих кров'яних тілець потрапляють в спинномозкову рідину, спричиняючи запалення м'яких мозкових оболон та приводячи до «інтерстиціального» набряку. Додатково, стінки кровоносних судин піддаються запаленню з виникненням церебрального васкуліту, що веде до уповільнення кровотоку та третього типу набряку — «цитотоксичного». Всі три форми набряку мозку приводять до підвищеного внутрішньочерепного тиску; разом із пониженим кров'яним тиском; це означає, що крові важче потрапляти до мозку, а отже клітинам мозку не вистачає кисню та відбувається апоптоз.
Слід визнати, що прийом антибіотиків може спочатку погіршити перебіг процесу, описаного вище через зростання кількості продуктів розпаду клітинної мембрани бактерій, які утворюються внаслідок знищення бактерій. Особливе лікування, як, наприклад лікування кортикостероїдами, націлене на пригнічення реакції імунної системи на це явище.
Класифікація
Залежно від характеру запалення розрізняють серозні (асептичні) та гнійні менінгіти, останні, у свою чергу, діляться на первинні та вторинні. За переважною локалізацією процесу виділяють конвекситальні, базальні та цереброспінальні менінгіти.
Гнійний менінгіт може виникнути як ускладнення гнійних процесів, відкритих травм черепа. Виникає внаслідок ураження бактеріями, рідше іншими збудниками. Найчастіше зустрічається менінгококовий первинний гнійний менінгіт. Рідкіснішими є захворювання, що спричинюються стафілококом, стрептококом, пневмококом, синьогнійною паличкою та ін. Збудник менінгококової інфекції — менінгокок — грамнегативна бактерія, патогенність якої зумовлена продукованим нею ендотоксином.
Серозний менінгіт виникає при ураженні мозкових оболон переважно вірусами, рідше іншими збудниками, як то туберкульозний менінгіт, що виникає внаслідок поширення туберкульозних бактерій по кровоносних судинах з уражених легень, інших внутрішніх органів, кісток, лімфатичних вузлів.
Клінічні прояви
Фізикальні
До класичної тріади менінгіту належать:
- головний біль, який є незвичайним для хворого;
- гарячка;
- поява менінгеальних симптомів (наявність лише цих симптомів без запальних змін у лікворі — менінгізм).
До основних із менінгеальних симптомів належать:
- ригідність потиличних м'язів
- симптом Керніга
- симптоми Брудзинського
- симптом триніжка
- симптом Лессажа
У дорослих найпоширенішим симптомом менінгіту є сильний незвичайний головний біль, що виникає майже у 95 % випадків менінгіту, після чого настає ригідність потиличних м'язів (нездатність пасивно згинати шию через підвищення тонусу м'язів потилиці, що таким чином зменшує подразнення корінців спинальних нервів). Складовими елементами класичних ознак будь-якого менінгеального синдрому є: менінгеальні симптоми, гарячка, блювання та змінений стан свідомості; проте всі характеристики присутні тільки в 44-46 % випадків менінгіту. За відсутності всіх цих ознак наявність менінгіту малоймовірна. Інші ознаки, які зазвичай пов'язані з менінгітом, включають фотофобію (непереносимість яскравого світла) і фонофобію / акузофобію (непереносимість гучних звуків). У маленьких дітей часто не виявляють вищезазначені симптоми, а можуть бути присутні лише дратівливість і нездоровий вигляд. У грудних дітей віком до 6 місяців може випирати тім'ячко (м'яке місце на тімені дитини).
У дорослих найчастіше (у 90 %) виникає ригідність потиличних м'язів.. Симптом Керніга — це неможливість розігнути ногу хворого в колінному суглобі, коли вона зігнута в кульшовому. Заважає розгинанню не біль, а напруга задньої групи м'язів стегна (тонічний оболонковий рефлекс). Є одним з найчастіших і постійних симптомів менігеального синдрому — відзначають його у 80 % хворих на менінгіт. Верхній симптом Брудзинського — при пасивному приведенні голови хворого до груднини, в положенні лежачи на спині, ноги його згинаються в колінних і кульшових суглобах. Середній симптом Брудзинського — таке ж згинання ніг при натисканні на лонне зчленування. Нижній симптом Брудзинського — при пасивному згинанні однієї ноги хворого в колінному і тазостегновому суглобах інша нога згинається аналогічним чином. Підщелепний (щоковий) симптом Брудзинського — при натисканні на щоки хворого безпосередньо під вилицями відбувається рефлекторне підняття плечей і згинання передпліччя (внаслідок своєрідної пози цей симптом ще називають симптомом «хреста»). Незважаючи на те, що симптом Керніга і симптом Брудзинського широко використовують для виявлення менінгіту, чутливість цих діагностичних прийомів обмежена. Інший тест, відомий як «тест на посилення болю під впливом вібрації», дозволяє діагностувати наявність менінгіту у людей зі скаргами на гарячку і головний біль. Людину просять швидко повертіти головою з боку в бік; якщо при цьому головний біль не посилюється, менінгіт малоймовірний.
Ранні ускладнення

Вони можуть виникнути на ранній стадії хвороби. Для них може знадобитися спеціальне лікування, й часто вони вказують на наявність тяжчого захворювання, або на гірший прогноз. Менінгіт іноді може призвести до сепсису, шоку з тяжкими порушеннями гемодинаміки: падіння артеріального тиску, тахікардія, через що виникають тяжкі порушення внутрішніх органів.Розсіяна внутрішньосудинна коагуляція, підвищення зсіданості крові може різко збільшити ризик кровотечі. Гангрена кінцівок може виникнути при менінгококовому менінгіті. Тяжкі клінічні форми менінгококової та пневмококової інфекції можуть спричинити крововилив у наднирники, що породжує синдром Вотергауза — Фредеріксена, який практично завжди призводить до смерті.
Виникає набряк головного мозку, внутрішньочерепний тиск підвищується, прогресує набухання мозку і він може вклинитися у великий потиличний отвір черепа, що призводить до здавлювання дихального центру в довгастому мозку. Про це може свідчити знижений рівень свідомості, втрата зіничного рефлексу й генералізовані судоми. Крім того, запалення мозкової тканини (енцефаліт) може перешкоджати нормальній циркуляції спинномозкової рідини навколо головного мозку (гідроцефалія).Фокальні епілептичні напади (напади, які охоплюють одну кінцівку або частину тіла), безперервні конвульсії, напади з пізнім початком і напади, які важко контролювати за допомогою ліків, вказують на несприятливий віддалений результат.
Запалення м'яких мозкових оболон може призвести до патології черепних нервів — групи нервів, що відходять від стовбура мозку, які забезпечують роботу голови та області шиї і, які керують, крім виконання інших функцій, рухом очей, роботою м'язів обличчя і слухом. Симптоми порушення зору і втрата слуху можуть зберігатися після епізоду менінгіту. Енцефаліт) або церебральний васкуліт, а також утворення тромбів у венах (тромбоз вен головного мозку), можуть призвести до слабкості, втрати чутливості або аномальних рухів чи функцій частини тіла, за роботу якої відповідає уражена область головного мозку.
Діагностика
Люмбальна пункція і дослідження спинального ліквора
Найважливіше інвазивне інструментальне втручання у підтвердженні або виключенні наявності менінгіту — люмбальна пункція, яка проводиться задля отримання і обстеження спинномозкової рідини (спинального ліквору, СМР). При дослідженні ліквору відзначається підвищений тиск його. Відзначаються серозні зміни ліквору (серозний ліквор) — збільшується кількість клітин в 1 мкл рідини за рахунок лімфоцитів, або гнійні зміни ліквору (гнійний ліквор) — збільшується кількість клітин за рахунок нейтрофілів. При цьому відзначається дисоціація: клітинно-білкова — збільшується більше кількість клітин відносно кількості білка або білково-клітинна — кількість білка значно збільшується порівняно із клітинами. При деяких гнійних менінгітах іноді відбувається забарвлення ліквору — при пневмококовому ліквор може мати зелений відтінок, при спричиненому синьо-гнійною паличкою — синьо-зелений тощо. Значне зниження рівня глюкози в лікворі є свідченням тяжкості менінгіту.
| Вид менінгіту | Глюкоза | Білок | Клітини |
|---|---|---|---|
| Гострий бактеріальний | низький | високий |
ПМНК, often > 300/мм³ |
| Гострий вірусний | нормальний | нормальний або високий |
одноядерний, < 300/мм³ |
| Туберкульозний | низький | високий | мононуклеарний та ПМНК, < 300/мм³ |
| Грибковий | низький | високий | < 300/мм³ |
| Злоякісна пухлина | низький | високий | зазвичай мононуклеарний |
Однак, люмбальна пункція протипоказана за наявності пухлини у мозку (новоутворення чи абсцесу) або у випадку набряку-набухання головного мозку (ННГМ), що може призвести до вклинювання довгастого мозку та мигдаликів мозочку у великому потиличному отворі. В осіб із ризиком наявності як пухлини, так ННГМ (наявність посттравматичної або постінфекціонної енцефалопатії, імунодефіцити тощо), рекомендовано КТ чи МРТ до проведення пункції, якщо це можливо за станом хворого. У разі, якщо КТ чи МРТ потрібно зробити до люмбальної пункції, або ж проведення її викликає труднощі, рекомендовано почати лікування антибіотиками особливо, якщо всі процедури займуть більше 30-ти хвилин. Часто КТ чи МРТ сканування проводять на пізніших стадіях хвороби, щоб визначити ступінь ускладнення менінгіту. Огляд очного дна окулістом часто дає змогу виявити ранні прояви з боку кровоносних судин, що дозволяє запідозрити набряк-набухання головного мозку. У такій ситуації люмбальну пункцію відтерміновують до проведення медикаментозної терапії набряку.
Лабораторні дослідження
У клінічному аналізі крові часто, особливо при гнійному менінгіті, відзначаються загальнозапальні зміни — зсув лейкоцитарної формули вліво, лейкоцитоз.
При тяжких формах менінгіту важливим може стати моніторинг електролітів крові, як то, гіпонатремія є поширеною при бактеріальному менінгіті через комбінацію факторів, що включають зневоднення, неадекватну екскрецію антидіуретичного гормону (СНСАГ), а також надмірно агресивне введення інфузійних розчинів.
Автопсія

При автопсії зазвичай виявляється поширене запалення оболон мозку: м'якої та павутинної.
Лікування
Менінгіт є хворобою, що потенційно загрожує життю та має високий процент смертності, якщо її не лікувати; затримка лікування може призвести до гірших результатів. Таким чином, лікування антибіотиками широкого спектра дії відкладати не можна на час проведення підтверджуючих аналізів. При виникненні підозри на менінгококову хворобу під час первинного огляду слід призначити бензинпеніцилін ще до госпіталізації. Внутрішньовенні розчини слід вводити за наявності гіпотонії (низького кров'яного тиску) чи первинно-судинного шоку. Через те, що менінгіт може викликати ряд ранніх важких ускладнень, слід проводити регулярні медичні огляди, щоб визначити ці ускладнення якомога раніше, а також, за необхідністю, направити особу до відділу реанімації.
Механічна вентиляція може знадобитися, якщо свідомість особи не ясна або, якщо є ознаки порушення дихання. Якщо є ознаки підвищеного внутрішньочерепного тиску, слід вдатися до заходів моніторингу тиску; це дало б змогу оптимізувати церебрально-перфузійний тиск, а також можна знизити внутрішньочерепний тиск за допомогою ліків (напр., манітол). Судоми лікують антиконвульсантами. При гідроцефалії (блокований витік СМР) може знадобитися встановлення тимчасового чи довгострокового катетера, такого як черепно-мозковий шунт.
Бактеріальний менінгіт
Антибіотики

Емпіричні антибіотики (лікування без точного діагнозу) слід призначити відразу, навіть до отримання результатів аналізу ЛП та СМР. Вибір початкового лікування по більшості залежить від виду бактерії, що викликала менінгіт у певному місці чи у певного населення. Наприклад, в Об'єднаному Королівстві емпіричне лікування складається із цефалоспоринів третього покоління, таких як цефотаксим чи цефтріаксон. У США, де у стрептококах виявлено зростаючий опір до цефалоспоринів, до початкового лікування рекомендовано додавати ванкоміцин. Хлорамфенікол, як один, так і у комбінації з ампіциліном, виявився ефективним у обох випадках.
Підґрунтям у виборі емпіричного лікування може стати вік хворого, чи була інфекція викликана травмою голови, чи хворий нещодавно переніс нейрохірургічне втручання та чи встановлений черепно-мозковий шунт. Малим дітям, хворим віком більше 50 років та хворим із послабленим імунітетом слід додавати ампіцилін, щоб перешкодити розвитку лістеріозу. Як тільки результат на фарбник Грама стане доступним, а тип бактерії відомим, можна буде змінити антибіотики на більш ефективні проти відомих збудників. Очікування результатів аналізу культури СМР загалом займає від 24 до 48 годин. Як тільки результати стають відомими, емпіричну терапію можна замінити на специфічне лікування антибіотиками, націлене на конкретний організм-збудник. Для того, щоб ефективно впливати на менінгіт, антибіотик повинен діяти не лише проти бактерії-збудника, але й адекватно впливати на мозкові оболонки; деякі антибіотики мають низьку проникливість, а тому недостатньо придатні для лікування менінгіту. Більшість антибіотиків, що використовується у лікуванні менінгіту, не була протестована на хворих менінгітом у клінічних дослідженнях. Переважно, дотичні дані були взяті з досліджень на піддослідних кроликах. Туберкульозний менінгіт потребує подовженого лікування антибіотиками. Тоді як туберкульоз легенів зазвичай лікується впродовж 6 місяців, туберкульозний менінгіт — один рік і більше.
Стероїди
Допоміжне лікування (як ад'ювант) кортикостероїдами (зазвичай це дексаметазон) показало деякі переваги, такі як зменшення втрати слуху, та кращі короткострокові неврологічні результати у підлітків та дорослих у країнах із високим рівнем доходу та низьким показником захворюваності на гепатит. Деякі дослідження виявили зниження рівню смертності, тоді як інші такого не виявили. Таке лікування також виявилося дієвим у хворих на туберкульозний менінгіт, принаймні, у гепатит-негативних осіб.
Отже, професійні методичні вказівки рекомендують розпочати лікування дексаметізоном або подібним кортикостероїдом безпосередньо перед першою дозою антибіотиків та продовжувати лікування протягом чотирьох днів. Вважається, що найефективнішим це лікування виявляється у хворих на пневмококовий менінгіт. Деякі професійні методичні вказівки рекомендують припинити прийом дексаметазону, якщо знайдена інша причина менінгіту. Вірогідним механізмом є придушення надто активного запалення.
Супутні кортикостероїди мають на дітей інший вплив, ніж на дорослих. Незважаючи на всі переваги кортикостероїдів, виявлені під час лікування дорослих та дітей у країнах з високим рівнем статку, їхнє використання для лікування дітей у бідних країнах не підтверджується фактичними результатами; при цьому причина такої розбіжності невідома. Навіть у країнах з високим рівнем статку переваги кортикостероїдів помітні лише у разі їх приймання перед введенням першої дози антибіотиків та здебільшого у випадках лікування менінгіту, викликаного збудником H. influenzae, розповсюдження якого значно зменшилося після впровадження Hib-вакцини. Таким чином, кортикостероїди рекомендовані у педіатричній практиці для лікування менінгіту, викликаного H. influenzae, і тільки перед прийманням першої дози антибіотиків; будь-яке інше використання вважається неоднозначним.
Вірусний менінгіт
Вірусний менінгіт зазвичай вимагає лише підтримувальної терапії; більшість вірусів, які спричинюють менінгіт, не підлягають особливому лікуванню. Вірусний менінгіт в цілому перебігає легше за бактеріальний. Вірус простого герпесу та вірус вітряної віспи можуть реагувати на лікування противірусними препаратами, наприклад, ацикловіром, однак ефективність такого лікування не було доведено жодними клінічними випробуваннями. У нескладних випадках вірусного менінгіту може призначатися навіть консервативне лікування у домашніх умовах з прийманням значної кількості рідини, анальгетиків та дотриманням постільного режиму.
Грибковий менінгіт
Грибковий менінгіт, наприклад, криптококовий менінгіт, лікують тривалим курсом таких фунгіцидів, як амфотерицин B та флуцитозин у великих дозах. Підвищений внутрішньочерепний тиск є розповсюдженим явищем при грибковому менінгіті, тому для зменшення тиску призначаються періодичні (в ідеальному випадку — щоденні) люмбальні пункції або люмбальний дренаж.
Прогноз

Бактеріальний менінгіт, який не лікують, часто призводить до смерті. Вірусний менінгіт, навпаки, може спонтанно зникати та дуже рідко призводить до смерті. За умови лікування смертність (ризик смерті) від бактеріального менінгіту залежить від віку людини та першопричини захворювання. У разі зараження бактеріальним менінгітом вірогідність смертельного випадку серед новонароджених становить приблизно 20-30 %. Показник ризику зменшується у більш дорослих дітей, рівень смертності серед яких становить приблизно 2 %, але збільшується приблизно до 19-37 % серед дорослих. Окрім віку, ризик смерті зумовлений багатьма факторами, зокрема різновидом збудника, часом очищення спинномозкової рідини (СМР) від патогенних мікроорганізмів, ускладненнями під час протікання захворювання, зниженим рівнем свідомості або наднизьким рівнем лейкоцитів у СМР. Менінгіт, викликаний H. influenzae та менінгококами, має кращий прогноз у порівнянні з випадками менінгіту, спричиненого B-стрептококами, кишковими паличками та S. pneumonia. Як і серед дітей, смертність серед дорослих від менінгококового менінгіту (приблизно 3-7 %) нижча за смертність через пневмококові інфекції.
Серед потенційних наслідків, що призводять до обмеження фізичних можливостей у дітей: ураження нервової системи, в тому числі нейросенсорна приглухуватість, епілепсія, розлади навчання, розлади поведінки та зменшені розумові здібності. Ці наслідки спостерігаються приблизно у 15 % випадків серед дітей, що вижили Деякі ураження слуху можуть мати оборотний характер. Серед дорослих приблизно 66 % усіх випадків протікають без втрати фізичних здібностей. Основними проблемами є приглухуватість (у 14 %) та когнітивні розлади (у 10 %)..
Профілактика
У деяких випадках менінгіту, захист від хвороби можна забезпечити за допомогою щеплення (на довгий період часу) або за допомогою антибіотиків (на короткий період часу). Велику роль грають запобіжні заходи, загальні для повітряно-крапельних інфекцій.
Загальні профілактичні заходи
Бактеріальний та вірусний менінгіти — заразні; однак, жоден не переходить так легко, як застуда або грип. Обидва передаються повітряним чи крапельним шляхом під час близького контакту, як то поцілунок, чихання чи кашель, але не поширюються лише через вдихання повітря у приміщенні, де перебував хворий на менінгіт. Вірусний менінгіт типово викликаний ентеровірусом та зазвичай розповсюджується через фекальні випорожнення. Ризик інфекції можна знизити шляхом додержання правил особистої гігієни, униканням близьких контактів із зараженими.
Вакцинація
Починаючи з 1980-х рр., багато країн включили до звичних схем дитячих щеплень щеплення від гемофільної палички типу B. Це практично знищило патоген як збудник менінгіту у маленьких жителів цих країн. Однак, у країнах, де рівень хвороби найвищий, ця вакцина досі дуже дорога. Так само щеплення від епідемічного паротиту призвело до стрімкого падіння чисельності захворювання на паротитний менінгіт, який до вакцинації становив 15 % від усіх випадків паротиту.
Менінгококові вакцини існують проти груп A, C, W135 та Y. У країнах, де впроваджено щеплення від менінгококів групи С, рівень захворювання істотно знизився. На сьогоднішній день існує квадро щеплення, що комбінує всі чотири вакцини. Щеплення ACW135Y вакциною від вказаних чотирьох штампів на сьогодні є вимогою в отриманні візи для хаджу. Розробка вакцини проти менінгококів групи B виявилася набагато складнішою, оскільки їхній поверхневий білок (який зазвичай використовується у виготовленні вакцини) спричинює лише слабку реакцію імунної системи або перехресну реакцію з нормальними людськими білками. Та все ж, деякі країни (Нова Зеландія, Куба, Норвегія та Чилі) розробили вакцину від місцевих штампів менінгококів групи B; деякі з них показали гарні результати і застосовуються у місцевих схемах щеплення. Донедавна в Африці підхід у питаннях профілактики та контролю менінгококової епідемії базувався на ранньому виявленні хвороби та надзвичайно швидкому масовому щепленні населення групи ризику бівалентною A/C та тривалентною A/C/W135 полісахаридними вакцинами, хоча введення вакцини «MenAfriVac» (вакцина від менінгококів групи А) показало ефективність її серед молоді та представлено як зразок партнерства з розроблення препаратів в умовах обмеженості ресурсів.
Проведення регулярного щеплення від пневмококів пневмококовою кон'югованою вакциною (ПКВ), яка діє проти семи поширених серотипів цього патогену, помітно знизило кількість випадків пневмококового менінгіту.Пневмококова полісахаридна вакцина, яка діє на 23 штампи, призначається певним групам як то особам, яким проводили спленектомію (хірургічне видалення селезінки); вона не зумовлює істотну реакцію імунної системи у всіх прищеплених, наприклад, у маленьких дітей. Дитяче щеплення БЦЖ було введено задля зниження рівня туберкульозного менінгіту, але зниження її дії для запобгання туберкульозу у дорослих спонукало до пошуків ефективнішої вакцини.
Див. також
Джерела
- Medycyna Praktyczna / Медицина Практична. А. С. Свінціцький, П. Гаєвські Внутрішні хвороби. Підручник, заснований на принципах доказової медицини. «Внутрішні хвороби. Хвороби. Інфекційні хвороби. Інфекційні захворювання центральної нервової системи. Менінгіт». 2018—2019 [1] [Архівовано 26 листопада 2021 у Wayback Machine.]
- Rodrigo Hasbun Meningitis. Updated: Jul 16, 2019. Medscape Drugs & Diseases. Infectious Diseases (Chief Editor Michael Stuart Bronze) [2] [Архівовано 15 листопада 2021 у Wayback Machine.] (англ.)
Додаткова література
- Ващенко Мария Акимовна, Максимец Василий Григорьевич. Раннее распознавание менингитов у детей. — Киев : «Здоров'я», 1981. — 40 с. — (Библиотека среднего медицинского работника) — 10 000 прим. (рос.)
Посилання
- Внутрішні хвороби. Інфекційні хвороби. Інфекційні захворювання центральної нервової системи. Менінгіт [3] [Архівовано 26 листопада 2021 у Wayback Machine.]
- МОЗ. Менінгіт: типи, причини, симптоми, лікування та профілактика. 3 листопада 2017 [4] [Архівовано 21 жовтня 2021 у Wayback Machine.]
- Center for Disease Control website on Meningitis [Архівовано 8 травня 2012 у Wayback Machine.] (англ.)
- Meningitis Mayo Clinic. Patient Care & Health Information. Diseases & Conditions [5] [Архівовано 26 листопада 2021 у Wayback Machine.] (англ.)
- Meningitis. Oxford Medicine [Архівовано 14 грудня 2021 у Wayback Machine.] (англ.)
- Meningitis Research Foundation [Архівовано 25 листопада 2021 у Wayback Machine.] (англ.)
- Meningitis symptoms in adults [Архівовано 7 січня 2022 у Wayback Machine.] (англ.)
|