
Спадковий неполіпозний колоректальний рак
| Спадковий неполіпозний колоректальний рак | |
|---|---|
|
Мікрофотографія демонструє лімфоцити, що інфільтрують пухлину (при колоректальному раку), знахідка мікросатітної нестабільності пухлини, що характерно для синдрому Лінча. фарбування гематоксилін-еозином.
| |
| Інші назви | Синдром Лінча |
| Спеціальність | онкологія |
| Класифікація та зовнішні ресурси | |
| МКХ-10 | C18 і C20 |
| OMIM | 120435 |
| DiseasesDB | 5812 |
| MeSH | D003123 |
Спадковий неполіпозний колоректальний рак (HNPCC) або Синдром Лінча — аутосомно-домінантна генетична патологія, пов’язана з високим ризиком виникнення раку товстої кишки , а також інших видів раку: раку ендометрію (другий за поширеністю), раку яєчника, раку шлунка, раку тонкого кишечника, раку гепатобіліарного тракту, раку верхніх сечових шляхів, раку головного мозку та раку шкіри. Підвищений ризик цих новоутворень обумовлений успадкованими мутаціями, які уражають механізм репарації помилково спарених нуклеотидів (MMR). Це один з видів онкологічного синдрому.
Зміст
Ознаки та симптоми
Ризик раку
Ризик протягом житта та середній вік при діагностиці раку, асоційованого із синдромом Лінча
| Тип раку | Ризик протягом життя (%) | Середній вік при діагностиці (роки) |
| Колоректальний | 52-58 | 44-61 |
| Ендометріальний | 25-60 | 48-62 |
| Шлунковий | 6-13 | 56 |
| Яєчниковий | 4-12 | 42.5 |
На додаток до типів раку, вказаних у таблиці вище, вважається, що синдром Лінча також сприяє підвищенню ризику раку тонкого кишечника, раку підшлункової залози, раку сечоводу/ниркової миски, раку жовчовивідних шляхів, пухлин головного мозку та пухлин сальних залоз. Підвищений ризик раку передміхурової залози та раку молочної залози також пов’язаний із синдромом Лінча, хоча цей взаємозв'язок не зовсім зрозумілий.
Дві третини випадків раку товстої кишки трапляються в проксимальному відділі. Середній вік на момент діагнозу колоректального раку становить 44 роки для членів сімей, які відповідають Амстердамським критеріям (див. далі). Середній вік діагностики раку ендометрію становить близько 46 років. Серед жінок із HNPCC, у яких є рак товстої кишки та ендометрію, у приблизно половини рак ендометрію виникає першим, що робить його найпоширенішим первинним раком при синдромі Лінча. При HNPCC середній вік діагностики раку шлунка становить 56 років, аденокарцинома кишкового типу є найчастішим варіантом. Рак яєчників, асоційований з HNPCC, має середній вік діагнозу 42,5 років; приблизно у 30 % він діагностується у віці до 40 років.
Велике спостережне дослідження (3 119 пацієнтів; середнє спостереження протягом 24 років) виявило значну різницю частоти раку в залежності від мутації. До 75 років ризик колоректального раку, раку ендометрія, раку яєчників, раку верхніх відділів шлунково-кишкового тракту (шлунка, дванадцятипалої кишки, жовчної протоки або підшлункової залози), раку сечовивідних шляхів, раку передміхурової залози та пухлин мозку були такими: для мутації MLH1 ризик був - 46 %, 43 %, 10 %, 21 %, 8 %, 17 % та 1 % відповідно; для мутацій MSH2 ризики становили 57 %, 17 %, 10 %, 25 %, 32 % та 5 % відповідно; для мутацій MSH6 ризики становили 15 %, 46 %, 13 %, 7 %, 11 %, 18 % та 1 % відповідно.
| Мутований ген | Ризик раку яєчників, % | Ризик раку ендометрію, % |
|---|---|---|
| MLH1 | 4-24 | 25-60 |
| MSH2 / EPCAM | 4-24 | 25-60 |
| MSH6 | 1-11 | 16-26 |
| PMS2 | 6 (комбінований ризик) | 15 |
Генетика
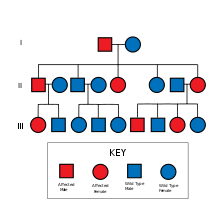
HNPCC успадковується аутосомно-домінантно. Відмітною ознакою HNPCC є несправний механізм репарації помилково спарених нуклеотидів, що призводить до мікросателітної нестабільності (MSI), також відомої як MSI-H (Н - "high, високий"). MSI ідентифікується в зразках пухлин при гістологічному дослідженні. У більшості випадків це призводить до зміни довжини тандемних повторів нуклеїнових основ цитозину та аденіну (послідовність: CACACACACA. . . ).
Чотири основні гени, що залучені у розвиток HNPCC, зазвичай кодують білки, які для функціонування утворюють димери:
- Білок MLH1 димеризується з білком PMS2, утворюючи MutLα, який координує зв'язування інших білків, що беруть участь у репарації помилково спарених нуклеотидів, як геліказа ДНК; білок, зв'язуючий одноланцюгову ДНК (RPA) та ДНК полімерази .
- Білок MSH2 димеризується з білком MSH6, який ідентифікує помилки спарювання нуклеотидів за допомогою моделі ковзаючого затискача, білок для сканування на наявність помилок.
Порушення будь-якого гена білкового димеру погіршує функцію білка. Ці 4 гена беруть участь у виправленні помилок ДНК, тому їх дисфункція може призвести до неможливості виправити помилки реплікації ДНК та викликати HNPCC. Відомо, що HNPCC асоціюється з іншими мутаціями генів, які беруть участь у репарації помилково спарених нуклеотидів :
| OMIM | Гени, залучені у HNPCC | Частота мутацій у сім'ях HNPCC | Локус | Перша публікація |
|---|---|---|---|---|
| HNPCC1 | MSH2 / EPCAM | приблизно 60 % | 2p22 | Фішель 1993 р. |
| HNPCC2 | MLH1 | приблизно 30 % | 3p21 | Пападопулос 1994 |
| HNPCC5 | MSH6 | 7-10 % | 2п16 | Міякі 1997 |
| HNPCC4 | PMS2 | відносно нечасті | 7p22 | Nicolaides 1994 |
| HNPCC3 | PMS1 | одиничні випадки | 2q31-q33 | Nicolaides 1994 |
| HNPCC6 | TGFBR2 | одиничні випадки | 3p22 | |
| HNPCC7 | MLH3 | дискутується | 14q24.3 |
Люди з мутацією MSH6, швидше за все, мають негативні Амстердамські критерії II. Прояви мутацій MSH6 дещо відрізняються від мутацій MLH1 та MSH2, для опису цього стану був використаний термін "синдром MSH6". В одному дослідженні Рекомендації Бетесда були більш чутливими, ніж Амстердамські критерії, щодо виявлення проявів цих мутацій.
До 39 % сімей з мутаціями генів, асоційованих з HNPCC, не відповідають Амстердамським критеріям. Тому сім'ї, у яких виявлено шкідливу мутацію генів HNPCC, слід вважати такими, що мають HNPCC незалежно від сімейного анамнезу. Це також означає, що Амстердамські критерії не здатні виявити багатьох людей, які мають ризик синдрому Лінча. Удосконалення критеріїв скринінгу є активною галуззю досліджень, детально описаною в розділі "Стратегії скринінгу" цієї статті.
Більшість людей із HNPCC успадковують патологію від батька. Однак через неповну пенетрантність, мінливий вік діагностики раку, зниження ризику раку або ранню смерть не всі люди з мутацією гена HNPCC мають батьків, у яких був рак. У деяких людей HNPCC виникає de-novo, без успадковування мутації. Ці пацієнти часто виявляються лише після розвитку раку товстої кишки у ранньому віці. Батьки з HNPCC мають 50 % шанс передати генетичну мутацію кожній дитині. Важливо також зазначити, що шкідливих мутацій лише в одному з генів MMR недостатньо для того, щоб викликати рак, для цього потрібні подальші мутації в інших генах-супресорах.
Діагностика
Діагноз синдрому Лінча встановлюється людям із мутацією ДНК статевих клітин в одному з генів MMR (MLH1, MSH2, MSH6 та PMS2) або у гені EPCAM, виявленими генетичним тестуванням. Кандидати на генетичне тестування статевих клітин можуть бути визначені за такими клінічними критеріями, як Амстердамські клінічні критерії та Рекомендації Бетесда, або за допомогою аналізу пухлин методом імуногістохімії (IHC), або тестуванням на мікросателітну нестабільність (MSI). Генетичне тестування є комерційно доступним і полягає у аналізі крові. [джерело?]
Імуногістохімія
Імуногістохімія (IHC) - це метод, який може бути використаний для виявлення аномальної експресії білків MMR у пухлинах, пов'язаних із синдромом Лінча. Хоча вона не діагностує синдром Лінча, вона може відігравати певну роль у виявленні людей, яким потрібно провести тестування статевих клітин. Використовують два методи тестування: за віком та тестування всіх людей. Наразі немає згоди щодо того, який метод скринінгу слід використовувати. Тестування за віком було запропоновано частково завдяки аналізу витрат та вигод, тоді як тестування всіх пацієнтів, хворих на колоректальний рак, гарантує, що люди з синдромом Лінча не будуть пропущені.
Мікросателітна нестабільність
Мутації в системі репарації помилково спарених нуклеотидів можуть призвести до копіювання ділянок всередині ДНК, які містять повторювані структури двох-трьох нуклеотидів (мікросателітів), інакше відомих як мікросателітна нестабільність (MSI). MSI ідентифікують шляхом екстракції ДНК зі зразка пухлинної тканини, та зі зразка нормальної тканини з подальшим ПЛР-аналізом мікросателітних ділянок. MSI-аналіз може бути використаний для виявлення людей, які можуть мати синдром Лінча, та спрямування їх на подальше тестування.
Класифікація
За гістопатологічними критеріями можна виділити три основні групи раку з високою мікросателітною нестабільністю (MSI-H):
- правобічний поганодиференційований рак
- правобічний муцинозний рак
- аденокарциноми будь-якої локалізації, що мають будь-яку вимірювану концентрацію внутрішньоепітеліальних лімфоцитів (TIL)
Крім того, HNPCC можна розділити на синдром Лінча I (сімейний рак товстої кишки) та синдром Лінча II (HNPCC, пов’язаний з іншими раковими захворюваннями шлунково-кишкового тракту або репродуктивної системи ).
Профілактика
Після публікації про відсутність результатів у рандомізованому контрольованому дослідженні аспірину (ацетилсаліцилова кислота - АСК) для запобігання колоректальних новоутворень при синдромі Лінча, Бьорн та його колеги повідомили нові дані про результати більш тривалого періоду спостереження, ніж у першій статті. Ці нові дані показали зниження захворюваності із синдромом Лінча, які отримували високу дозу аспірину щонайменше чотири роки при задовільному ризику ускладнень. Ці результати широко були розголошені у ЗМІ; майбутні дослідження присвячені питанню зниження дози (для зменшення ризику кровотеч, пов’язаного з високою дозою АСК).
Скринінг
Сім'ям, які відповідають Амстердамським критеріям до появи раку товстої кишки рекомендується генетична консультація та генетичне тестування.
Для скринінгу раку яєчників та ендометрію рекомендується щорічне трансвагінальне УЗД з біопсією ендометрію.
Амстердамські критерії
Нижче наведено Амстердамські критерії для визначення високоризикових кандидатів для молекулярно-генетичного тестування:
Амстердамські критерії I (усі пункти повинні бути заповнені): були опубліковані в 1990 році; проте, вони вважалися недостатньо чутливими.
- Три або більше членів сім'ї з підтвердженим діагнозом колоректального раку, один з яких є родичем першого ступеню (батьком, дитиною, рідним братом) двох інших
- Хвороба у двох послідовних поколінь
- Один або кілька раків товстої кишки, діагностованих у віці до 50 років
- Сімейний аденоматозний поліпоз (FAP) виключений
Амстердамські критерії II були розроблені в 1999 році та покращили діагностичну чутливість, через додання раку ендометрію, тонкої кишки, сечоводу та ниркової миски.
Амстердамські критерії II (всі пукти повинні бути заповнені):
- Три або більше членів сім’ї з HNPCC-асоційованим раком, один з яких є родичем першого ступеня двох інших
- Ураження двох послідовних поколінь
- Одне або декілька HNPCC-асоційованих ракових захворювань, діагностованих у віці до 50 років
- Сімейний аденоматозний поліпоз (FAP) виключений
Критерії Бетесда (Bethesda) були розроблені Національним інститутом раку в 1997 році, і оновлені в 2004 році для виявлення осіб, які потребують подальшого тестування методом визначення мікросателітної нестабільності (MSI). На відміну від Амстердамських критеріїв, переглянуті Рекомендації Бетесда на додаток до клінічної інформації використовують патоморфологічні дані.
Переглянуті Рекомендації Бетесда:
Якщо людина відповідає будь-якому одному з 5 критеріїв, пухлина (и) у людини повинна бути протестована на MSI:
1. Колоректальний рак, діагностований у віці до 50 років
2. Наявність синхронних або метахронних колоректальних або інших ракових захворювань, пов'язаних з синдромом Лінча (наприклад, рак ендометрію, яєчників, шлунка, тонкої кишки, підшлункової залози, жовчовивідних шляхів, сечоводу, ниркової миски, мозку, сальних залоз, кератоакантоми )
3. Колоректальний рак з патоморфологією MSI-H у віці до 60 років
4. Колоректальний рак, діагностований у людини з одним або декількома родичами першого ступеня у яких з колоректальний рак або інша пухлина, асоційована з синдромом Лінча, було діагностовано у віці до 50 років
5. Особа з колоректальним раком та двома або більше родичами першого чи другого ступеня з колоректальним раком або іншим раком, асоційованим з синдромом Лінча, діагностованими у будь-якому віці
Важливо зауважити, що клінічні критерії можуть бути важкими для використання на практиці, їх ізольоване застосування може призвести до отримання хибнонегативних результатів діагностики у 12 - 68 % випадків синдрому Лінча.
Хірургічна профілактика
Профілактична гістеректомія та сальпінгоофоректомія (видалення матки, маткових труб та яєчників для запобігання розвитку раку) можуть проводитися до появи раку яєчників або ендометрію.
Лікування
Операція залишається лікуванням вибору для HNPCC. Продовжується дискусія щодо користі ад'ювантної терапії на основі 5-фторурацилу для колоректальних пухлин, пов’язаних з HNPCC, зокрема, на I та II стадіях.
- Терапія антитілами проти PD-1 може бути ефективною.
Епідеміологія
У США щороку діагностується близько 160 000 нових випадків колоректального раку. Спадковий неполіпозний колоректальний рак є причиною приблизно від 2 до 7 % від усіх цих випадків. Середній вік діагностики раку у пацієнтів із цим синдромом становить 44 роки, порівняно з 64 роками у людей без синдрому.
Термінологія
Генрі Т. Лінч, професор медицини Медичного центру Крейтонського університету, описав синдром у 1966 році. У своїй пілотній роботі він характеризував хворобу як "синдром сімейного раку". Термін "синдром Лінча" був введений у 1984 р. іншими авторами. У 1985 році Лінч назвав хворобу "спадковий неполіпозний колоректальний рак". Відтоді обидва терміни використовувались взаємозамінно. Нещодавній прогрес у розумінні генетики захворювання призвів до того, що термін HNPCC втрачає популярність.
У деяких джерелах термін "синдром Лінча" використовується, коли мутація, що веде до дефект репарації помилково спарених нуклеотидів є відомою. Термін "сімейний колоректальний рак типу Х", застосовується, коли пацієнт відповідає амстердамським критеріям, але мутація не визначена. Можливо, що сім'ї "типу X" мають нижчу загальну інцидентність раку і нижчий ризик виникнення неколоректального раку, ніж сім'ї з документально підтвердженим дефіцитом репарації помилково спарених нуклеотидів. Близько 35 % людей, які відповідають Амстердамським критеріям, не мають мутації відповідних генів.
Ускладнюючим питанням є наявність альтернативного набору критеріїв, відомих як "Рекомендації Бетесда".
Суспільство
Існує низка неприбуткових організацій, що надають інформацію та підтримку пацієнтам, такі як Lynch Syndrome International, Lynch Syndrome UK та Bowel Cancer UK. У США є Національний день застереження щодо синдрому Лінча - 22 березня.
