Вакцина проти грипу
Вакцини проти грипу - це вакцина, яка захищає від зараження вірусами грипу. Нові версії вакцин розробляються двічі на рік, оскільки вірус грипу швидко змінюється. Хоча їхня ефективність різниться від року до року, більшість із них забезпечують помірний та високий захист від грипу.Центр з контролю та профілактики захворювань США оцінює, що вакцинація проти грипу зменшує кількість захворювань, відвідувань лікарів, госпіталізацій та смертності. Імунізовані працівники, які захворіли на грип, повертаються на роботу в середньому на півдня швидше. Ефективність вакцини для осіб старше 65 років залишається невизначеною через відсутність якісних досліджень. Щеплення дітей може захистити оточуючих.
Вона знаходиться у Орієнтовному переліку основних лікарських засобів, розробленому ВООЗ.
Зміст
Історія
Вакцини використовуються як для людей, так і для нелюдських істот. Мається на увазі вакцина для людини, якщо вона спеціально не зазначена ветеринарна, пташина або тваринницька вакцини.
Передумови
У всесвітній пандемії іспанського грипу 1918 р. "Фармацевти пробували все, що їм було відомо, усе, про що вони коли-небудь чули, від древнього мистецтва кровопускання хворим до введення кисню, до розробки нових вакцин і сироватки (головним чином проти того, що ми тепер називають Hemophilus influenzae – іменем, похідним від того, що спочатку вважалося етіологічним агентом – та декількома видами пневмококів). Тільки один терапевтичний засіб - переливання крові від одужалих пацієнтів новим хворим, показав будь-який натяк на успіх ".
Розробка вакцини проти грипу розпочалася в 30-х роках 20-го століття, а широкомасштабна доступність у США розпочалася з 1945 року.
У 1931 р. Ернест Вільям Гудпасчер та його колеги з Університету Вандербільта повідомили про ріст вірусів у зародках у курячих яйцях. Робота була розширена до вирощування вірусу грипу кількома працівниками, зокрема Томасом Френсісом , Джонасом Солком, Вільсоном Смітом та Макфарлейном Бернетом, що призвело до першої експериментальної вакцини. У 1940-х роках американські військові вперше затвердили вакцини з інактивованого вакцини вірусу грипу, які використовувались у Другій світовій війні. Яйця курей продовжували використовувати для виробництва вірусу, який використовується у вакцинах проти грипу, але виробники вдосконалили чистоту вірусу, розробивши вдосконалені процеси видалення яєчних білків та зниження системної реактивності вакцини. У 2012 році Управління з продовольства і медикаментів США (FDA) затвердило вакцини проти грипу, виготовлені шляхом вирощування вірусу в культурі клітин та були затверджені вакцини проти грипу, виготовлені з рекомбінантних білків , при цьому вакцини проти грипу на рослинній основі тестуються [коли?] у клінічних випробуваннях.
Прийняття

Відповідно до CDC: "Вакцинація проти грипу є основним методом запобігання грипу та його важким ускладненням. [...] Вакцинація пов'язана зі зменшенням захворювань дихальних шляхів, пов'язаних з грипом, та відвідування лікарів серед усіх вікових груп, госпіталізації та смерті серед осіб з груп високого ризику, зменшенням середнього отиту серед дітей та прогулів на роботі серед дорослих. Хоча рівень вакцинації проти грипу значно зріс протягом 1990-х років, необхідні подальші вдосконалення рівня охоплення вакциною ".
Технологія на основі яєць (яка все ще використовується станом на 2019) для виробництва вакцини проти грипу була створена в 1950-х роках. У США під час спалаху свинячого грипу 1976 року президент Джеральд Форд зіткнувся з потенційною пандемією свинячого грипу. Програма вакцинації була прискореною, проте страждала від затримок та проблем зі зв'язками з громадськістю. Тим часом максимальні зусилля військових по стримуванню несподівано зуміли обмежити новий розповсюдження на єдиній армійській базі, де воно виникло. На цій базі кілька солдатів важко захворіли, але лише один загинув. Програму було скасовано після щеплення близько 24% населення. За оцінками, перевищення смертності на двадцять п’ять років над нормальним річним рівнем, а також чотириста надмірних госпіталізацій, як від синдром Гійєна – Барре, сталося через саму програму вакцинації, ілюструючи, що сама вакцина не є вільною від ризиків. Результат цитується, щоб викликати тривалі сумніви щодо вакцинації. Врешті-решт, навіть недоброякісна вакцина 1976 року, можливо, врятувала життя. Дослідження 2010 року виявило значно посилену імунну відповідь проти пандемії 2009 року H1N1 у учасників дослідження, які отримали вакцинацію проти свинячого грипу в 1976 році.
Чотиривалентні вакцини від сезонного грипу
Чотиривалентна вакцина проти грипу, що вводиться розпиленням у носі, була затверджена FDA у березні 2012 року. Fluarix Quadrivalent була затверджена FDA у грудні 2012 року.
У 2014 році Канадський національний консультативний комітет з імунізації (NACI) опублікував огляд чотиривалентних вакцин проти грипу.Починаючи з сезону грипу 2018-2019 років, більшість вакцин проти грипу на основі яєць, всі рекомбінантні та вирощені на клітинах вакцини проти грипу в США є чотиривалентними. У сезоні грипу 2019–2020 рр. всі регулярні щеплення грипу звичайними дозами та всі рекомбінантні вакцини проти грипу в Сполучених Штатах є чотиривалентними.
У листопаді 2019 року FDA схвалила високодозову чотиривалентну вакцину Fluzone для використання в США, починаючи з сезону грипу 2020-2021.
У лютому 2020 року FDA схвалила Fluad Quadrivalent для використання в США. У липні 2020 року FDA схвалила як Fluad, так і Fluad Quadrivalent для використання в США на сезон грипу 2020–2021 років.
Медичне використання
Центр з контролю та профілактики захворювань (CDC) США рекомендує вакцину проти грипу як найкращий спосіб захистити людей від грипу та запобігти його поширенню. Вакцина проти грипу може також зменшити ступінь тяжкості грипу, якщо людина заразилася штамом, якого вакцина не містила. Потрібно приблизно два тижні після вакцинації для утворення захисних антитіл.
Всесвітня організація охорони здоров’я (ВООЗ) та США Центри з контролю та профілактики захворювань (CDC) рекомендують проводити щорічну вакцинацію майже всім людям у віці старше шести місяців, особливо особам з високим ризиком.Європейський центр з профілактики та контролю захворюваності (ECDC) також рекомендує проводити щорічну вакцинацію груп високого ризику. До цих груп належать вагітні жінки, люди похилого віку, діти у віці від шести місяців до п’яти років, особи з певними проблемами зі здоров’ям та ті, хто працює в галузі охорони здоров’я.
У 2012 році мета-аналізом було встановлено, що вакцинація проти грипу була ефективною 67 відсотків випадків; популяції, які отримали найбільший зиск, були: ВІЛ-позитивні дорослі у віці від 18 до 55 років (76 відсотків), здорові дорослі віком від 18 до 46 років (приблизно 70 відсотків), та здорові діти у віці від шести місяців до 24 місяців (66 відсотків). Вакцина проти грипу також захищає від інфаркту міокарда з користю від 15 до 45%.
Ефективність
| 2004 | 10% |
|---|---|
| 2005 | 21% |
| 2006 | 52% |
| 2007 | 37% |
| 2008 | 41% |
| 2009 | 56% |
| 2010 | 60% |
| 2011 | 47% |
| 2012 | 49% |
| 2013 | 52% |
| 2014 | 19% |
| 2015 | 48% |
| 2016 | 40% |
| 2017 | 38% |
| 2018 | 29% |
| 2019 | 45% est |
Вакцина оцінюється за її дієвістю - ступенем, до якого вона знижує ризик захворювання в контрольованих умовах, - та за її ефективністю - спостереженим зниженням ризику після введення вакцини. У випадку грипу, ефективність, як очікується, буде нижчою, ніж дієвість, оскільки вона вимірюється із використанням показників грипоподібних хвороб , які не завжди спричинені грипом. Вакцини проти грипу зазвичай демонструють високу дієвість, що вимірюється виробленням антитіл на тваринних моделях або вакцинованих людях. Однак дослідження ефективності вакцин проти грипу в реальному світі важкі; вакцини можуть бути недосконалими, поширеність вірусів сильно варіюється в роках, а грип часто плутають з іншими грипоподібними захворюваннями. Однак у більшість років (16 з 19 років до 2007 року) вакцинні штами грипу добре підходили циркулюючим штамам, і навіть невідповідна вакцина часто може забезпечити перехресний захист. Вірус швидко змінюється внаслідок антигенного дрейфу, незначної мутації вірусу, що призводить до появи нового штаму.
Повторна щорічна вакцинація проти грипу зазвичай забезпечує стабільний щорічний захист від грипу. Однак є суперечливі докази того, що багаторазові щеплення можуть спричинити зниження ефективності вакцини для деяких підтипів грипу; це не стосується сучасних рекомендацій щодо щорічних щеплень, але може вплинути на майбутню політику вакцинації. Станом на 2019 CDC рекомендує щорічну вакцинацію, оскільки більшість досліджень демонструють загальну ефективність щорічної вакцинації проти грипу.
Критика
Том Джефферсон, який очолював огляди Кокранівською співпрацею вакцин проти грипу, назвав клінічні дані щодо вакцин проти грипу "сміттям" і, отже, визнав їх неефективними; він закликав провести плацебо-контрольовані рандомізовані клінічні випробування, яке більшість у цій галузі вважають неетичним. Його погляди на ефективність вакцин проти грипу відкидаються медичними закладами, зокрема CDC та Національний інститут охорони здоров’я США, а також ключовими діячами у цій галузі, такими як Ентоні Фаучі.
Майкл Остерхольм, який очолив Центр досліджень та політики щодо інфекційних хвороб 2012 року щодо вакцин проти грипу, рекомендував отримати вакцину, але критикував її просування, кажучи: "Ми надмірно пропагували та перехайпували цю вакцину ... це не захищає так, як це рекламується. Це все робота з продажу: це все зв’язки з громадськістю ".
Діти
CDC рекомендує, щоб усі, крім немовлят віком до шести місяців, отримували сезонну вакцину проти грипу.Вакцинаційні кампанії зазвичай приділяють особливу увагу людям, які мають високий ризик серйозних ускладнень, якщо вони захворіли на грип, такі як вагітні жінки, діти до 59 місяців, літні і люди з хронічними захворюваннями або ослаблена імунна система, а також ті, з ким вони взаємодіють, наприклад, медичні працівники.
Оскільки рівень смертності також високий серед немовлят, які підхоплюють грип, CDC та ВООЗ рекомендують вакцинувати домочадців та доглядачів немовлят, щоб зменшити ризик передачі немовляті грипозної інфекції.
У дітей вакцина знижує ризик грипу та, можливо, грипоподібної хвороби. Для дітей віком до двох років дані обмежені. Протягом сезону грипу 2017–18 років директор CDC зазначив, що 85 відсотків дітей, які померли, «ймовірно, не були щеплені».
У США, станом на січень 2019 року, CDC рекомендує, щоб діти віком від шести до 35 місяців могли отримувати дозу або 0,25 мілілітра, або 0,5 мілілітра Fluzone Чотиривалентного. Для цієї вікової групи немає переваги щодо того чи іншого обсягу дози Fluzone Чотиривалентного. Усі особи віком від 36 місяців і старше повинні отримувати дозу 0,5 мілілітра Fluzone Чотиривалентного. Станом на жовтень 2018, Afluria Quadrivalent має ліцензію для дітей віком від шести місяців у США. Діти віком від 6 місяців до 35 місяців повинні отримувати дозу 0,25 мілілітра на кожну Afluria Quadrivalent. Усі особи віком від 36 місяців повинні отримувати дозу 0,5 мілілітрів Afluria Quadrivalent. Станом на лютий 2018, Afluria Tetra має ліцензію для дорослих та дітей віком від 5 років у Канаді.
У 2014 р. Канадський Національний консультативний комітет з імунізації (NACI) опублікував огляд вакцинації проти грипу у здорових 5–18-річних дітей, а в 2015 році опублікував огляд використання дитячого препарату Флюад у дітей віком 6–72 місяців. В одному дослідженні, проведеному у вищому центрі направлення, рівень вакцинації проти грипу у дітей становив лише 31%. Вищі показники були виявлені серед дітей-пацієнтів з пригнічених імунітетом (46%) та у пацієнтів із запальними захворюваннями кишківника (50%).
Дорослі
Серед невакцинованих дорослих 16% мають симптоми, подібні до грипу, тоді як серед вакцинованих дорослих їх мають близько 10%. Вакцинація зменшила підтверджені випадки грипу приблизно з 2,4% до 1,1%. Впливу на госпіталізацію виявлено не було.
У дорослих, які працюють, огляд, проведений Кокранівською співпрацею, показав, що вакцинація призвела до помірного зменшення як симптомів грипу, так і втрачених робочих днів, не впливаючи на передачу та ускладнення, пов’язані з грипом. У здорових дорослих дорослих вакцини проти грипу можуть забезпечити помірний захист від вірусологічно підтвердженого грипу, хоча такий захист значно знижується або відсутній у деякі сезони.
Для медичних працівників огляд 2006 року виявив чисту вигоду. З вісімнадцяти досліджень, проведених у цьому огляді, лише два також оцінювали взаємозв'язок смертності пацієнтів щодо рівня вживання вакцин проти грипу; обидва виявили, що більш високі показники вакцинації медичних працівників корелювали зі зменшенням смертності пацієнтів. Огляд 2014 року виявив переваги для пацієнтів при імунізації медичних працівників, що підтверджується помірними доказами частково заснованими на спостережуваному зниженні смертності від усіх причин у пацієнтів, чиїм медичним працівникам проводилася імунізація, порівняно з контрольними пацієнтами, у яких працівникам не пропонували вакцини.
Літні люди
Докази щодо ефекту у дорослих старше 65 років незрозумілі. Систематичні огляди, що вивчають як рандомізовані контрольовані, так і дослідження "випадок-контроль", виявили відсутність високоякісних доказів. Огляди контрольних досліджень виявили наслідки щодо лабораторно підтвердженого грипу, пневмонії та смерті серед людей похилого віку.
Найбільш вразлива група, яка не має пандемічного грипу, - люди похилого віку - мають найменшу користь від вакцини. У цього різкого зниження ефективності вакцин існує безліч причин, найпоширенішими з яких є зниження імунологічної функції та слабкість, пов’язані з похилим віком. У непандемічний рік людина у Сполучених Штатах у віці 50–64 років має майже в десять разів більше шансів померти від смерті, пов’язаної з грипом, ніж молодша особа, а людина старше 65 років у десять разів частіше помирає смерть, пов’язана з грипом, ніж вікова група 50–64 років.
Існує високодозова вакцина проти грипу, спеціально розроблена для забезпечення більш сильної імунної відповіді. Наявні дані свідчать, що вакцинація літніх людей вакциною у високих дозах призводить до сильнішої імунної відповіді проти грипу, ніж вакциною зі звичайними дозами.
Вакцина проти грипу, що містить ад’ювант, була схвалена Управлінням з продовольства і медикаментів США у листопаді 2015 року для використання дорослими у віці 65 років і старше. Вакцина продається під назвою Fluad в США і вперше була доступна в сезоні грипу 2016–2017 років. Вакцина містить ад'ювант MF59C.1 який є емульсією сквалену у воді. Це перша ад’ювантна вакцина проти сезонного грипу, що продається в США. Неясно, чи є суттєва користь для літніх людей від використання вакцини проти грипу, що містить ад'ювант MF59C.1. Відповідно до керівних принципів Дорадчого комітету з питань імунізації, Fluad можна використовувати як альтернативу іншим вакцинам проти грипу, дозволеним для людей віком від 65 років.
У багатьох країнах рекомендується робити щеплення медичним працівникам, які працюють із літніми людьми, з метою зменшення спалахів грипу у цього вразливого населення. Хоча немає жодних переконливих доказів від рандомізованого клінічного випробування, що вакцинація медичних працівників допомагає захистити людей похилого віку від грипу, є попередні докази користі.
Fluad Quad була схвалена для використання в Австралії у вересні 2019 року, Fluad Quadrivalent було схвалено для використання в США в лютому 2020 року, і Fluad Tetra було схвалено для використання в Європейському Союзі в травні 2020 року.
Вагітність
Окрім захисту матері та дитини від наслідків грипозної інфекції, імунізація вагітних жінок, як правило, збільшує їхні шанси пережити успішну доношену вагітність.
Тривалентна інактивована вакцина проти грипу захищає вагітних жінок, інфікованих ВІЛ.
Безпечність
Побічні ефекти
Хоча можуть виникати побічні ефекти від вакцини проти грипу, вони, як правило, незначні, включаючи хворобливість, почервоніння та набряки навколо місця ін’єкції, головний біль, лихоманку, нудоту або втому. Побічні ефекти вакцини у вигляді назального спрею можуть включати нежить, хрипи, біль у горлі, кашель або блювоту.
У деяких людей вакцина проти грипу може викликати серйозні побічні ефекти, включаючи алергічна реакція, але це буває рідко. Крім того, загальні побічні ефекти та ризики є помірними та тимчасовими порівняно з ризиками та серйозними наслідками щорічної епідемії грипу.
Синдром Гійєна – Барре
Хоча синдрому Гійєна – Барре боялись як ускладнення вакцинації, CDC зазначає, що більшість досліджень сучасних вакцин проти грипу не бачать жодного зв’язку з синдромом Гійєна – Барре. Сама інфекція вірусом грипу збільшує як ризик смерті (до одного з десяти тисяч), так і ризик розвитку синдрома Гійєна – Барре на набагато вищий рівень, ніж найвищий рівень підозри на участь вакцини (приблизно в десять разів вище) за оцінками 2009 р.).
Незважаючи на те, що в одному огляді наводиться оцінка у приблизно один випадок синдрому Гійєна-Барре на мільйон щеплень, велике дослідження в Китаї, яке охоплювало близько ста мільйонів доз вакцини проти "свинячого" грипу H1N1 2009 року, виявило лише одинадцять випадків синдрому Гійєна – Барре, (0,1 на мільйон доз) загальної захворюваності у людей, щеплених, фактично нижче, ніж нормальний рівень захворювання в Китаї, і ніяких інших помітних побічних ефектів.
Алергія на яйця

Хоча більшість вакцин проти грипу виробляються з використанням методів на основі яєць, проте протигрипозні вакцини все ще рекомендуються людям з алергією на яйця, навіть у важких випадках. Дослідження, що вивчають безпеку вакцин проти грипу у людей з важкою алергією на яйця, виявили, що анафілаксія була дуже рідкісною, і траплялася в 1,3 випадки на мільйон введених доз. Моніторинг симптомів вакцинації рекомендується проводити пацієнтам з більш серйозними симптомами.У дослідженні майже 800 дітей з алергією на яйця, у тому числі понад 250 із попередніми анафілактичними реакціями, було зареєстровано нульові системні алергічні реакції при введенні вакцини проти грипу з живого послабленого віруса.
Інше
У кількох дослідженнях було виявлено підвищену частоту нарколепсії серед реципієнтів пандемічної вакцини проти грипу H1N1 з ад'ювантом ASO3; зусилля, спрямовані на виявлення механізму цього, дозволяють припустити, що нарколепсія є аутоімунною, і що вакцина H1N1 з ад'ювантом ASO3 може імітувати гіпокретин, що слугує пусковим механізмом.
Деякі вакцини проти грипу на основі ін’єкцій, призначені для дорослих у США, містять тіомерсал (також відомий як тимеросал), консервант на основі ртуті. Незважаючи на деякі суперечки у ЗМІ, Глобальний консультативний комітет з питань безпеки вакцин Всесвітньої організації охорони здоров’я дійшов висновку, що немає доказів токсичності тіомерсалу у вакцинах і немає причин з міркувань безпеки переходити на більш дороге одноразове введення дози.
Типи
Вакцини проти грипу доступні як:
- тривалентна або чотиривалентна внутрішньом’язова ін’єкція (IIV3, IIV4 або RIV4, тобто TIV або QIV), яка містить інактивовану форму вірусу;
- назальний спрей з вакциною з живого послабленого віруса грипу (LAIV, Q / LAIV), що містить живу, але ослаблену (ослаблену) форму вірусу.
TIV або QIV індукують захист після ін’єкції (зазвичай внутрішньом’язово, хоча підшкірні та внутрішньошкірні шляхи введення також можуть використовуватись) на основі імунної відповіді на антигени, присутні в інактивованому вірусі, тоді як оброблена холодом LAIV працює шляхом встановлення інфекції в носових ходах.
Рекомендації
Різні громадські організації охорони здоров’я, включаючи Всесвітню організацію охорони здоров’я (ВООЗ), рекомендують регулярно проводити щорічну вакцинацію проти грипу, особливо людям, яким загрожує ускладнення грипу, та особам, які живуть з особами з високим ризиком або доглядають за ними в тому числі:
- люди похилого віку (Велика Британія рекомендує осіб віком від 65 років)
- люди з хронічними захворюваннями легенів (астма, хронічне обструктивне захворювання легень тощо)
- люди з хронічними захворюваннями серця (вроджені вади серця, хронічна серцева недостатність, ішемічна хвороба серця)
- люди з хронічними захворюваннями печінки (включаючи цироз)
- люди з хронічними захворюваннями нирок (наприклад, нефротичний синдром)
- люди, яким видалили селезінку або селезінка не працює належним чином
- люди, які страждають на імунітет (люди з ВІЛ, ті, хто отримує ліки для подавлення імунної системи, та люди, які перебувають на хімієтерапії) та їхні домашні контакти
- люди, які живуть разом у великій кількості в середовищі, де грип може швидко поширюватися, наприклад, в'язницях, будинках престарілих, школах та гуртожитках.
- медичні працівники (як для запобігання хворобам, так і для запобігання поширенню на своїх пацієнтів)
- вагітні жінки.
Однак огляд 2009 року дійшов висновку, що недостатньо доказів, що рекомендували б регулярне використання тривалентної вакцини проти грипу протягом першого триместру вагітності. Вакцинація проти грипу протягом сезону грипу є частиною рекомендацій щодо щеплення проти грипу вагітних жінок у Сполучених Штатах.
Вакцина проти грипу протипоказана особам віком до шести місяців та особам, які страждають серйозною алергією, що загрожує життю, на вакцину проти грипу або будь-який інгредієнт вакцини.
Світова організація охорони здоров'я
Станом на 2016 р. Всесвітня організація охорони здоров’я (ВООЗ) рекомендує вакцинацію проти сезонного грипу для:У першу чергу:
- вагітні
У другу чергу (без певного порядку):
- Діти віком 6–59 місяців
- Люди похилого віку
- Особи з особливими хронічними захворюваннями
- Медичні працівники
Канада
Національний консультативний комітет з імунізації (NACI), група, яка консультує Агентство охорони здоров'я Канади, рекомендує заохочувати всіх, хто старше шести місяців, робити щорічну вакцинацію проти грипу, а також дітям у віці до шести місяців і 24 місяці, а також їхнім побутовим контактам. Зокрема:
- Люди з високим ризиком ускладнень, пов’язаних з грипом, або госпіталізації, включаючи тих, що страждають ожирінням, здорових вагітних жінок, дітей 6–59 місяців, людей похилого віку, аборигенів та людей, які страждають на одне із хронічних захворювань у детальних переліках
- Люди, здатні переносити грип людям з високим ризиком, включаючи домашні контакти та медичних працівників
- Люди, які надають основні суспільні послуги
- Деякі птахофабрики
Вакцина проти грипу з живого послабленого вірусу не була доступна в Канаді протягом сезону 2019–2020 років.
Європейський Союз
Європейський центр з профілактики та контролю захворюваності (ECDC) рекомендує вакцинацію людей похилого віку в якості пріоритету, причому другим пріоритетом є люди із хронічними захворюваннями та медичні працівники.
Стратегія вакцинації проти грипу, як правило, полягає у захисті вразливих людей, а не в обмеженні циркуляції грипу або усуненні людської грипозної хвороби в повному обсязі. Це відрізняється від стратегій високого колективного імунітету щодо інших інфекційних захворювань, таких як поліомієліт та кір. Це також частково пов'язано з фінансовим та логістичним навантаженням, пов'язаним з необхідністю щорічних ін'єкцій.
США
У Сполучених Штатах планова вакцинація проти грипу рекомендується всім особам у віці від шести місяців і старше. Після вакцинації потрібно до двох тижнів, щоб в організмі з’явилася достатня кількість антитіл. CDC рекомендує вакцинацію до кінця жовтня, хоча вважає отримання вакцини в січні або навіть пізніше все ще корисним.
Відповідно до CDC, вакцина з живого послабленого віруса грипу (LAIV4) (яка поставляється у формі назального спрею в США) слід уникати наступним категоріям:
- діти молодше двох років;
- дорослі від п'ятдесяти років і старше;
- при супутній терапії, що містить аспірин або саліцилат, у дітей та підлітків;
- діти у віці від двох до чотирьох років, які отримали діагноз астма або чиї батьки або доглядачі повідомляють, що протягом останніх дванадцяти місяців медичний працівник повідомляв їм про те, що їхня дитина хрипила або мала астму, або чия медична карта вказує на те, що стався хрип протягом останніх дванадцяти місяців;
- особи, які мають послаблений на імунітет з будь-якої причини (включаючи, але не обмежуючись, ліками та ВІЛ-інфекцією);
- особи з тісними контактами та особи, які доглядають за людьми з важким послабленим імунітетом, які потребують захищеного середовища;
- вагітні жінки;
- особи, які отримували противірусні препарати проти грипу протягом попередніх 48 годин.
У рамках своєї загальної рекомендації щодо загальної вакцинації в США CDC, яка почала рекомендувати вакцину проти грипу медичним працівникам у 1981 році, наголошує на клініцистах, що особливу актуальність вакцинації мають члени певних вразливих груп та їх доглядальники:
- Вакцинація особливо важлива для людей з підвищеним ризиком серйозних ускладнень грипу або людей, які живуть з людьми з підвищеним ризиком серйозних ускладнень або доглядають за ними. У 2009 році було затверджено нову високу дозу стандартної вакцини проти грипу. Висока доза Fluzone призначена спеціально для людей старше 65 років; різниця полягає в тому, що вона містить чотирикратну дозу антигену від стандартного Fluzone.
Уряд США вимагає, щоб лікарні повідомляли про рівень вакцинації робітників. Деякі штати США та сотні лікарень США вимагають від медичних працівників або робити щеплення, або носити маски під час сезону грипу. Ці вимоги час від часу породжують позови профспілок у колективних спорах, але прихильники зазначають, що суди, як правило, схвалюють закони про примусові вакцинації, що зачіпають загальне населення під час спалахів хвороб.
Вакцинація проти грипу особливо вважається важливою для членів груп високого ризику, які, ймовірно, матимуть ускладнення від грипу, наприклад, вагітних жінок а також дітей та підлітків від шести місяців до 18 років, які отримують препарати, що містять аспірин або саліцилат, і які можуть мати ризик виникнення синдрому Рейє після зараження вірусом грипу;
- Підвищуючи верхню вікову межу до 18 років, метою є зменшення часу, який діти та батьки втрачають від відвідування педіатрів та відсутності у школі, а також потреби в антибіотиках для ускладнень
- Додатковою перевагою, яка очікується від вакцинації дітей, є зменшення кількості випадків грипу серед батьків та інших членів домогосподарства та можливе поширення на загальну спільноту.
CDC вказав, що вакцину з живого послабленого віруса грипу (LAIV), яку також називають назальною вакциною у формі спрею, не рекомендується використовувати в сезоні грипу 2016–2017 років у США.
Крім того, CDC рекомендує медичному персоналу, який доглядає за особами з важким імунітетом, робити ін'єкції (TIV або QIV), а не LAIV.
Австралія
Уряд Австралії рекомендує сезонні щеплення від грипу всім, хто старше шести місяців. Австралія використовує інактивовані вакцини. До 2021 року вакцина на основі яєць була єдиною доступною (і продовжує залишатися єдиною безкоштовною), але з березня 2021 року доступна нова вакцина на клітинній основі для тих, хто бажає за неї заплатити, і очікується що цей стане стандартним до 2026 року.
Стандартна вакцина проти грипу безкоштовна для таких людей:
- діти у віці від шести місяців до п’яти років;
- люди віком від 65 років;
- жителі островів аборигенів та протоки Торреса віком від шести місяців і старше;
- вагітні жінки; і
- будь-хто старше шести місяців із такими захворюваннями, як важка астма, захворювання легенів або серця, низький імунітет або діабет, що може призвести до ускладнень грипу.
Виробництво
Продовжуються дослідження ідеї універсальної вакцини проти грипу , яка не потребує пристосування до певного штаму, але буде ефективною проти широкого кола вірусів грипу. Однак до листопада 2007 року жодних кандидатів на вакцину не було оголошено.
У звіті за 2007 рік загальна потреба приблизно 826 мільйонів доз сезонної вакцини проти грипу (інактивованої та живої) була вдвічі більшою, ніж виробництво 413 мільйонів доз. За агресивного сценарію виробництва вакцин пандемічного грипу до 2013 року за півроку можна було виготовити лише 2,8 мільярда курсів. Якби всі країни з високим та середнім рівнем доходу шукали вакцини для всього свого населення в умовах пандемії, було б потрібно майже два мільярди курсів. Якби Китай також переслідував цю мету, для обслуговування цього населення було б потрібно понад три мільярди курсів. Продовжуються дослідження та розробки вакцин з метою виявлення нових підходів до вакцин, які можуть виробляти набагато більшу кількість вакцин за ціною, доступною для світового населення.
На основі яєць
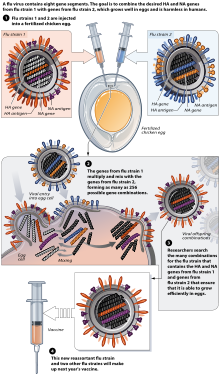
Більшість вакцин проти грипу виробники вакцин вирощують у запліднених курячих яйцях. У північній півкулі виробничий процес починається після оголошення (як правило, у лютому) штамів, рекомендованих ВООЗ для зимового сезону грипу. Відбирають три штами (що представляють штам H1N1, H3N2 та B) грипу, а курячі яйця інокулюють окремо. Потім ці одновалентні вирощені віруси об'єднують для отримання тривалентної вакцини.
Станом на 2007 р., як звичайна ін’єкційна форма, так і назальний спрей виготовляються з використанням курячих яєць. Європейський Союз також затвердив Optaflu, вакцину, вироблену компанією Novartis з використанням клітин тварин. Очікується, що ця методика буде більш масштабованою та дозволяє уникнути проблем з яйцями, таких як алергічні реакції та несумісність із штамами, які вражають птахів, таких як кури.
Вакцини проти грипу виробляються у вільних від патогенів яйцях віком одинадцять або дванадцять днів. Верхня частина яйця дезінфікується протиранням спиртом, а потім у яйці просвічуванням визначають нежилкову ділянку в аллантоїсній порожнині, де проколюють невеликий отвір для скидання тиску. Другий отвір робиться у верхній частині яйцеклітини, де вірус грипу вводиться в аллантоїсну порожнину повз хоріоланлантоїсну мембрану. Потім два отвори герметизують розплавленим парафіном, а інокульовані яйця інкубують протягом 48 годин при 37 градусах Цельсія. Під час інкубації вірус реплікується, а репліковані віруси виділяються в алантоєву рідину.
Після 48-годинного інкубаційного періоду верхівка яйцеклітини тріскається і видаляється десять мілілітрів алантоїсної рідини, з якої можна отримати близько п’ятнадцяти мікрограмів вакцини проти грипу. На даний момент віруси ослаблені або знищені, а вірусний антиген очищається і поміщається всередину флаконів, шприців або носових розпилювачів. Цей широкомасштабний метод використовується для виробництва вакцини проти грипу для людської популяції.
Інші способи виготовлення
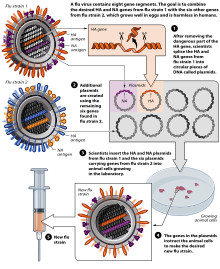
Методи виробництва вакцин, які обходять потребу в яйцях, включають побудову вірусоподібних частинок (VLP) грипу. VLP нагадують віруси, але немає потреби в їх інактивації, оскільки вони не включають вірусні кодуючі елементи, а просто представляють антигени, подібні до віріону. Деякі методи отримання VLP включають культури клітин Sf9 комах Spodoptera frugiperda і виробництво вакцин на рослинній основі (наприклад, виробництво в Nicotiana benthamiana). Є дані, що деякі VLP викликають антитіла, які розпізнають ширшу групу антигенно відмінних вірусних ізолятів порівняно з іншими вакцинами при аналізі інгібування гемаглютинації (HIA).
ДНК-вакцина на основі генів, яка використовувалась для підготовки імунної системи після посилення інактивованою вакциною H5N1, пройшла клінічні випробування в 2011 році.
20 листопада 2012 р. Novartis отримав схвалення FDA для першої вакцини на основі клітинних культур. У 2013 році рекомбінантну вакцину проти грипу, Flublok, було схвалено для використання в США.
17 вересня 2020 р. Комітет з лікарських засобів для використання людьми (CHMP) Європейського агентства з лікарських засобів (EMA) прийняв позитивний висновок, рекомендуючи надати дозвіл на продаж Supemtek, чотиривалентної вакцини (рекомбінантної, приготовленої в культурі клітин). Заявником цього лікарського засобу є Санофі Пастер. Supemtek був схвалений для медичного використання в Європейському Союзі в листопаді 2020 року.
Австралія дозволила свою першу вакцину на основі клітин у березні 2021 року на основі "вічної клітинної лінії" нирки собаки. Завдяки способу його виробництва, вона виробляє краще підібрану вакцину (до штамів грипу).